Chupetes
Estos normalmente constan de un pezón de goma o plástico unido a un disco plano que impide que el niño pueda tragárselo. Aunque el chupete no alimenta, a menudo pacifica al recién nacido cuando está hambriento, molesto o tiene dolores cólicos. También le ofrece la oportunidad de succionar, necesidad muy importante entre los lactantes,
Muchos padres que no soportan la idea de que su hijo se chupe el pulgar, no ponen ninguna objeción al uso del chupete. Les parece que pueden quitárselo a voluntad, mientras que el dedo está siempre a su disposición. La desventaja del chupete consiste en que el niño puede inquietarse si no logra introducírselo en la boca. No debe atarse nunca al cuello o a la muñeca con una cinta o cordón, para evitar que se le enrolle y pueda asfixiarlo.
Véase también Chuparse el pulgar
Cianosis
Se llama de esta forma a la afección que consiste en que los labios y la piel aparecen de color azulado por falta de oxígeno en la sangre. El llamado “niño azul” tiene cianosis por un defecto cardiaco congénito (presente al nacer), que modifica la circulación de la sangre a su paso por el corazón. La cianosis en un niño azul no siempre es visible cuando éste está en reposo, pero se hace patente cuando el niño llora o efectúa diversos ejercicios violentos. Además de la cianosis hay soplos cardiacos y problemas respiratorios.
Defectos cardiacos congénitos. La cianosis es producida en estos casos por el paso de sangre no oxigenada, azulada, desde las venas al corazón, a través de una abertura anormal en la pared que separa el ventrículo derecho del izquierdo. En el corazón normal, la sangre venosa es empujada a través de la arteria pulmonar desde el ventrículo derecho hasta los pulmones. Allí capta el oxígeno, y la sangre arterial pasa a través del ventrículo izquierdo hasta la aorta y demás arterias. En el niño con cianosis, causada por un defecto cardiaco congénito, la sangre o parte de ella no pasa por los pulmones. Debido a una abertura anormal entre los dos ventrículos, la sangre no oxigenada es empujada del derecho directamente al izquierdo y de éste a la aorta.
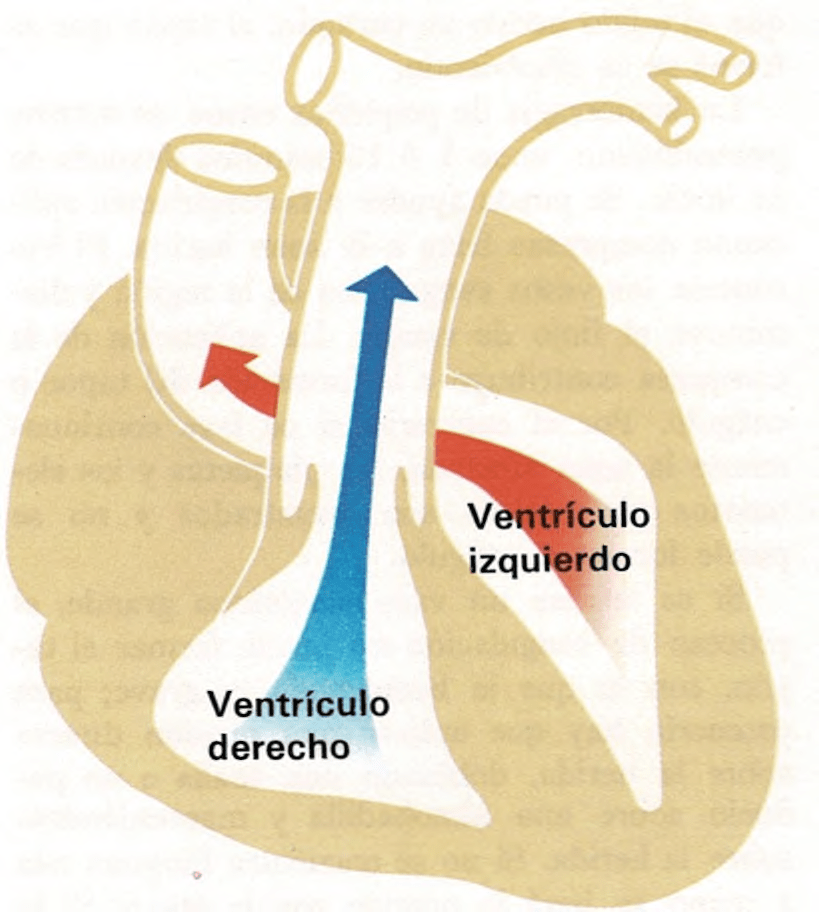
Además de la abertura anormal entre los dos ventrículos, puede existir una obstrucción o estrechamiento de la arteria pulmonar, lo cual también influye en que la sangre no se oxigene como debiera.
Otro defecto cardiaco congénito que causa cianosis es la transposición (cambio de posición) de la arteria aorta y la pulmonar. La cianosis es también signo de la existencia de un solo ventrículo en el corazón.

El izquierdo la envía a todo el cuerpo; por eso, casi no va a los pulmones.
Si el niño tiene un defecto cardiaco congénito, el médico aconsejará que lo vea un especialista en cardiología infantil, el cual practicará una radiografía del tórax y un electrocardiograma (registro de la medida y forma de los impulsos eléctricos del corazón). Se puede efectuar también una exploración por medio del cateterismo cardiaco, que consiste en insertar un tubo largo en el corazón, a través de una vena del brazo, por el que se inyecta una sustancia visible a los rayos X; así se pueden ver en la pantalla los defectos del corazón.
Casi todos los defectos cardiacos congénitos pueden ser corregidos mediante cirugía. La edad para efectuar la operación depende del niño, ya que si éste va ganando peso y no tiene dificultad respiratoria importante, la operación puede ser retrasada hasta después de los dos años. Las operaciones correctoras consisten en mejorar el
paso por la estrechez que impide la llegada normal de sangre a los pulmones o en cerrar la abertura anormal que existe entre el lado derecho y el izquierdo del corazón.
Otras causas. La cianosis puede ser causada también por un pulmón colapsado, neumonía, sofocación, shock u otro estado. El tratamiento consiste en corregir la causa que impedía la oxigenación normal y en caso necesario la administración de oxígeno.
Coagulación de la sangre
La coagulación de la sangre es un fenómeno de defensa que detiene la hemorragia. Esta empieza cuando se rompe un vaso sanguíneo, generalmente debido a una herida. La primera respuesta del organismo es conducir a dicha herida unos elementos de la sangre llamados plaquetas. Estos elementos con forma de disco se pegan a la zona de la pared del vaso que se lesionó y forman un tapón que será reforzado por los elementos de la coagulación del plasma sanguíneo. Ambos, los factores de los elementos plasmáticos y las plaquetas, cubren la zona herida y previenen contra una nueva hemorragia en aquel punto. Si esto ocurre a nivel de la piel, se forma una costra. A medida que el tejido herido va curando, el tapón que se formó se va disolviendo.
La hemorragia de pequeños vasos se detiene generalmente unos 5 ó 10 minutos después de su inicio. Se puede ayudar a la coagulación aplicando compresas frías a la zona herida. El frío contrae los vasos sanguíneos de la región y disminuye el flujo de sangre. La aplicación de la compresa contribuye a la formación del tapón o coágulo. Por el contrario, si se lava continuamente la zona afectada, las plaquetas y los elementos plasmáticos son arrastrados y no se puede formar el coágulo.
Si se lesiona un vaso sanguíneo grande, el proceso de coagulación no puede formar el tapón, con lo que la hemorragia es grave; para detenerla hay que aplicar una presión directa sobre la herida, doblando una toalla o un pañuelo sobre una almohadilla y manteniéndolo sobre la herida. Si no se encuentra ninguna tela a mano se hará la presión con la mano. Si la hemorragia todavía persiste, se debe llevar al niño al hospital.
Algunas veces la coagulación se efectúa en los vasos sanguíneos, sin que hayan sido lesio180
nados accidentalmente. Esta coagulación se llama trombosis y bloquea los vasos sanguíneos, reduciendo el flujo de sangre. Cuando esta reducción ocurre en un órgano vital, puede lesionarse éste permanentemente.
Una hemorragia anormal, como la que se produce sin existir lesión, la que es muy abundante en contraste con una lesión mínima, o en la que la sangre no coagula, puede obedecer a varias razones. El niño puede tener los vasos demasiado frágiles, o alguna enfermedad que los afecte; cabe que tenga pocas plaquetas o plaquetas defectuosas o bien pueden faltarle los factores de coagulación propios del plasma. La falta de factores de la coagulación se conoce como hemofilia.
Véase también Epistaxis; Hemoñlia; Hemorragia; Recuento sanguíneo
Cólico
Es un síntoma común y molesto, que algunos niños padecen durante los tres primeros meses de su vida. El niño llora intensamente y parece quejarse de dolor, como si tuviera molestias en el estómago. Sus piernas pueden estar rígidas y estiradas o al contrario, dobladas sobre su abdomen, que a menudo aparece duro, tenso y distentido por gas. El cólico se da con más frecuencia por la noche, y en algunos niños puede presentarse casi cada noche. Si parece que el niño tiene un cólico, se consultará con el médico.
No se sabe con certeza cuál es la causa del cólico, aunque sí que la alergia no es la causa de su aparición. Se da tanto en niños criados con lactancia materna, como en los lactados artificialmente. Se cree que es debido a la inmadurez del tubo intestinal del niño, ya que generalmente desaparece cuando el recién nacido rebasa los tres meses de edad.
Los factores emocionales pueden conducir al cólico; por lo tanto, los niños muy nerviosos son más propensos a padecerlo que los más tranquilos.
La ansiedad o tensión en el ambiente familiar puede aumentar la frecuencia del cólico. Cualesquiera que sean las causas, los cólicos no interfieren la salud ni el crecimiento del niño. A continuación se transcriben unos consejos para mejorar o prevenir el cólico del niño.
■ Si se alimenta artificialmente, según una fórmula, será conveniente que el médico la revise. Quizá aconsejará cambiarla.
■ Se revisarán los orificios de las tetinas, para asegurarse de que son de la medida adecuada.
■ No se dará la comida al niño demasiado deprisa ni durante un tiempo excesivo.
■ Se pondrá al niño en sentido vertical, sobre todo durante la comida, para que pueda expulsar el aire que tragó.
■ Durante el ataque de cólico, puede aliviarle el mecerlo suavemente o sostenerlo en brazos un rato.
■ A veces, el niño con tendencia al cólico se siente aliviado si se le acuesta boca abajo.
■ Un tranquilizante calma a menudo el cólico.
Además de todo lo dicho, el médico puede recomendar sedantes.
Si el niño tiene cólicos muy a menudo, la madre debería encontrar alguien que pudiera sustituirla por lo menos una vez a la semana, para poder salir a distraerse ya que ello le ayudaría a soportar mejor esta molesta propensión del niño.
El preocuparse extremadamente por esta situación, sólo hace que sea más difícil conllevarla.
Colitis
Es la inflamación del intestino colon (intestino grueso). Puede ser transitoria (de poca duración) o crónica (de larga duración). En cualquier caso y siempre que se sospeche su existencia, se consultará con el médico.
La colitis simple (la forma transitoria) es una infección o irritación repentina del colon, acompañada de diarrea. Algunos casos son provocados por bacterias o virus. El niño con colitis debe tomar alimentos blandos, beber mucho líquido y permanecer en cama.
Los niños con colitis crónica tienen los síntomas de manera continua o recidivante (que repite) durante semanas o meses. Hay dos tipos de colitis crónica: la ulcerosa y la espástica.
La colitis ulcerosa puede poner en peligro la vida del niño, ya que la membrana mucosa inflamada del colon sangra con facilidad y se ulcera. El síntoma más común es la diarrea con moco y sangre. El niño puede tener también poco apetito, dolor abdominal que repite y calma, artritis, fiebre y anemia. Aunque no se conozcan sus causas, se sabe el modo de tratarla.
El niño con colitis ulcerosa quizá precisará hospitalización. Los médicos recetan medicamentos para luchar contra la inflamación y la infección y si el niño padece anemia, prescribirán vitaminas, hierro, o transfusiones de sangre. En casos extremos, será necesaria una operación.
La colitis espástica se da con preferencia en niños emocionalmente muy sensibles. Puede ser producida por ansiedad u otros factores emocionales y los síntomas son dolor abdominal que repite y diarrea o estreñimiento.
La enteritis regional es un proceso de larga evolución, es decir, crónico, similar a la colitis y cuyo síntoma principal es una inflamación localizada en el intestino delgado, que a veces se extiende hasta el colon. Las manifestaciones de la enteritis regional son: fiebre, dolor abdominal de repetición, sobre todo después de las comidas, diarrea, estreñimiento y sensación de flatulencia o llenado rápido y excesivo del estómago al comer. La ulceración del intestino delgado puede originar fístulas (conductos o pasos anormales en el interior del organismo).
A pesar de las múltiples investigaciones que hasta ahora se han efectuado, aún se desconocen las causas de la enteritis regional. Los síntomas pueden ser aliviados con determinados medicamentos, pero a veces es necesario extirpar la zona de intestino inflamado.
Coma
Es un estado de pérdida de la conciencia, provocado por un traumatismo, intoxicación o enfermedad. El coma puede ser repentino o ir precedido de confusión, desorientación o estupor, pero en ambos casos es una emergencia que requiere unos primeros cuidados inmediatos, así como una participación médica urgente.
Los pasos a seguir ante un niño en estado de coma son:
■ Asegurarse de que nada obstruye la respiración.
■ Colocarlo de lado, con la boca abierta y algo dirigida hacia abajo, de manera que la saliva o cualquier vómito salga fácilmente de la boca.
■ Tirar de la lengua hacia fuera, con un pañuelo o una toallita, si cae hacia el fondo de la boca.
■ Si el niño tiene convulsiones, colocar un pañuelo doblado entre los dientes, para que no se muerda la lengua.
■ Llamar al médico o llevar al niño al servicio de urgencias del hospital más próximo.
Una causa común de coma son los traumatismos graves de la cabeza. Puede perderse el conocimiento inmediatamente después del traumatismo
o bien unas horas después, pero muy raras veces se instaura días o semanas después. Si el niño tiene un traumatismo craneal, se consultará siempre al médico, quien decidirá si debe ser hospitalizado inmediatamente o puede ser atendido en su propio domicilio.
Si el niño se halla en estado de coma y se sospecha que ha tragado alguna sustancia venenosa, se ingresará inmediatamente en un hospital, llevando además el recipiente en el que estaba la sustancia sospechosa, para ayudar al médico a reconocerla y determinar la gravedad de su estado.
El coma en el niño puede ser causado también por una hemorragia cerebral, una embolia o un tumor en el cerebro. Igualmente provocan el coma enfermedades tales como la diabetes, la meningitis y la encefalitis.
El niño en estado de coma precisa los cuidados de un hospital, en donde le tratarán según las causas. Por ejemplo, si fue la diabetes, se tratará con insulina y líquidos.
Véase también Convulsiones; Desmayo; Diabetes mellitus; Encefalitis; Meningitis; Traumatismos craneales; Venenos y envenenamiento
Congelación
La congelación se produce cuando el cuerpo se halla expuesto a temperaturas extremadamente bajas. Las partes más propensas son las orejas, dedos de las manos, nariz y dedos de los pies. El efecto inmediato es que la zona congelada se vuelve blanca y queda adormecida, debido a que la sangre y el líquido de los tejidos se congela, impidiendo que circule más sangre por allí. Las lesiones posteriores varían. El tejido de un dedo congelado puede quedar totalmente destruido, o dar solamente una leve sensación de quemadura, que se hará dolorosa cada vez que el dedo sea expuesto al frío, incluso meses después del episodio de congelación.
Si se sospecha una congelación, se seguirán estos procedimientos:
■ Consultar al médico lo antes posible.
■ No hacer masajes en la zona congelada, porque podrían lesionarse los tejidos.
■ No frotar la zona con nieve o hielo, porque podría levantarse la piel y lesionarse los tejidos.
■ Llevar al niño a un lugar templado y dejar que la zona congelada se vaya recuperando por sí sola de forma lenta y progresiva.
■ No aplicar ropas calientes, esterillas eléctricas o bolsas de agua caliente.
■ No poner al niño demasiado cerca de una estufa o debajo de una lámpara que despida excesivo calor.
■ Si se congelaron los dedos de las manos o de los pies, ponerlos en agua tibia (37,5° C) y si se trata de la nariz o las orejas, aplicar toallas humedecidas en agua templada.
■ Si se forman ampollas, cubrirlas con una venda para evitar una infección.
La congelación se puede prever teniendo en cuenta las siguientes normas:
■ La humedad aumenta el riesgo de congelación; por ello se instruirá al niño de que se despoje de las ropas mojadas o húmedas, sobre todo de los calcetines, guantes y zapatos.
■ En clima muy frío, deberá llevar siempre protección en las orejas, manos y pies.
■ Cuando vaya a esquiar, patinar sobre hielo u otros ejercicios realizados a bajas temperaturas, debería llevar también, durante un cierto tiempo, una protección en la cara.
Véase también Ampolla