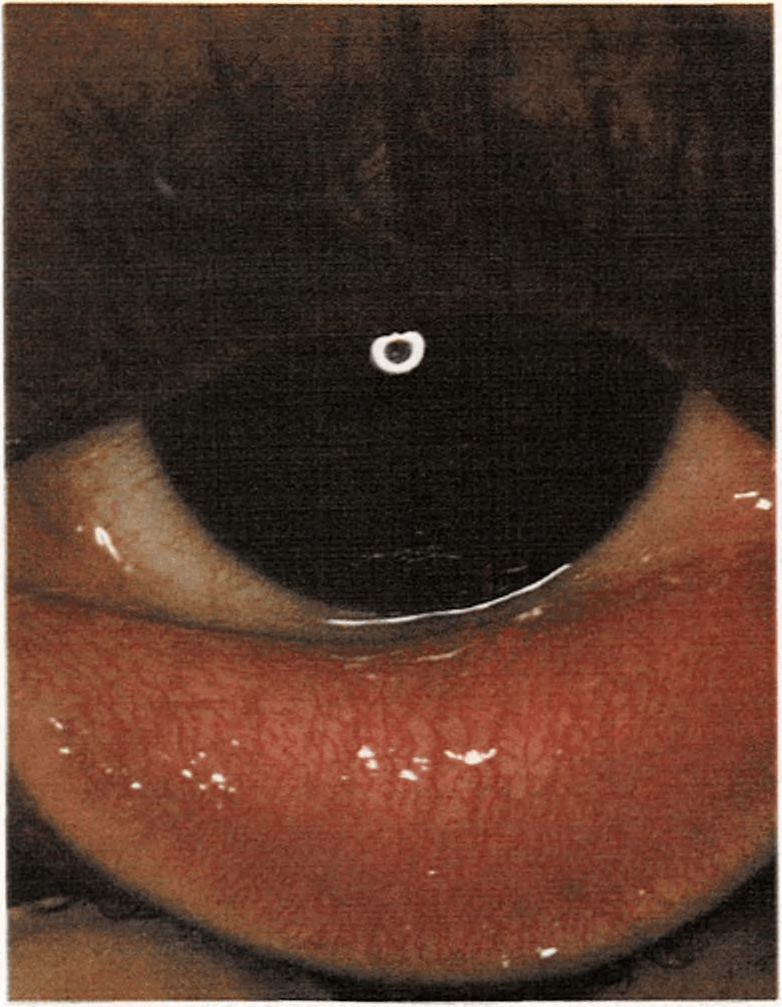
Conjuntivitis
Es la inflamación de la membrana mucosa que recubre el polo anterior del ojo y la parte posterior del párpado y es producida por bacterias, virus o irritantes químicos como el humo o el jabón. Generalmente aparece aislada, pero en algunas ocasiones se manifiesta en los resfriados, sarampión, varicela y otras enfermedades.
Cuando un niño se queja de que tiene “algo en el ojo” puede tratarse de una conjuntivitis. Este es uno de los primeros síntomas, seguido de lagrimeo, légañas con pus, hinchazón, escozor, quemazón y gran molestia causada por la luz. Los síntomas son más intensos por la noche, después de la actividad de todo el día variando según el grado de inflamación sufrido. Por la mañana, los párpados del niño pueden estar pegados por légañas que se han secretado durante la noche. Se lavarán los ojos con agua, una vez abiertos, pero no se usará ningún otro tratamiento casero. Si la inflamación no se cura en poco tiempo, se consultará con el médico. La conjuntivitis no siempre es contagiosa.
Véase también Alergia; Ojos, salud de los
Conmoción

Es una reacción del cuerpo cuando se halla bajo los efectos de un stress, esfuerzo físico o emocional. El flujo normal de la sangre se altera y las funciones corporales normales se debilitan. Todo niño que ha sufrido una conmoción puede sentirse débil, desvanecerse, palidecer, tener escalofríos y la piel de gallina con pulso débil e irregular. Las náuseas y los vómitos son corrientes.
Hemorragias, grandes quemaduras, dolores intensos, infecciones, accidentes tales como una fractura ósea, además del temor u otras emociones, pueden ser causa de conmoción.
Si un niño tiene conmoción, se le tenderá sobre el suelo o sobre una cama. Si ha perdido mucha sangre, se le levantarán un poco los pies. Se debe procurar que no se enfríe, pero tampoco pecar por exceso y abrigarlo demasiado. Una manta debería bastarle. Si al tocarlo, parece que está demasiado frío, se calentará artificialmente con una botella de agua caliente o una esterilla eléctrica, procurando no quemarlo.
Se avisará inmediatamente al médico o se le llevará al hospital. La mayoría de las conmociones requieren un tratamiento inmediato y específico. Las circunstancias que las han provocado también deberían ser tratadas.
Contractura muscular de los
atletas y los calambres de las piernas son términos que se usan indiscriminadamente pero no se trata de la misma afección.
La primera es una contracción muscular con lesión persistente y dolorosa, generalmente en la parte anterior del muslo, provocada por un golpe o una distensión del músculo, que desgarra y aplasta las fibras musculares, provocando una pequeña hemorragia interna. Estas lesiones se dan sobre todo en los juegos de fútbol u otros deportes duros. El niño siente dolor cuando estira la rodilla o cuando la dobla más de un ángulo recto. La parte anterior del muslo se vuelve “azul” y frecuentemente se forma un bulto duro en el músculo. Las fibras musculares rotas pueden sangrar internamente durante varios días. Para aliviar el dolor y reducir la hemorragia, es recomendable la aplicación de hielo en la zona afectada; los baños calientes ayudarán a que el niño vaya recuperándose gradualmente.
Por otra parte, los calambres de las piernas ocurren por la noche, después de que el niño se ha metido en la cama. La causa de los calambres es una contracción repentina de un músculo o grupo muscular de la pantorrilla o del muslo.
Véase también Calambres; Dolores del crecimiento; Fiebre reumática; Morados o cardenales
Contusiones
véase Morados o cardenales
Convulsiones
Son contracciones involuntarias de los músculos, durante las cuales éstos efectúan sacudidas y contracciones, pudiendo el niño llegar incluso a perder el conocimiento y quedar con los ojos cerrados, abiertos o dando vueltas; los dientes se mantienen cerrados. Puede estar rígido, el cuello arqueado y los brazos y piernas estiradas firmemente. Algunas veces durante las convulsiones, el niño efectúa una deposición o se orina involuntariamente. A pesar de que las convulsiones son motivo de gran alarma para el que las presencia, generalmente no son peligrosas.
Ante su aparición, se debe tratar de mantener la calma, dejando al niño en el lugar donde cayó, si no existe peligro alguno, colocándole de espaldas, de lado o sobre su estómago, volviéndole la cabeza hacia el lado para que no se asfixie en caso de que vomitase y poniéndole un pañuelo doblado entre los dientes, de manera que no pueda morderse la lengua. La convulsión cede en unos pocos minutos y una vez pasada ésta, el niño queda profundamente dormido durante cierto tiempo.
Se debe acudir al médico después de una convulsión, a fin de que pueda estudiar las causas de la misma y prescriba la medicación necesaria para evitar su repetición.
Generalmente se deben a disturbios cerebrales. La causa más frecuente en los niños comprendidos entre uno y tres años es la fiebre elevada. Si el niño es propenso a padecerlas, el médico posiblemente lo trate con medicamentos anticonvulsivos durante un par de años y aconseje
que cuando el niño se halle en los inicios de un proceso febril, sea de la causa que sea, se tomen las siguientes precauciones:
— Administrarle aspirinas u otro medicamento antifebril especialmente preparado para niños, a dosis adecuadas a su edad.
— Envolverle en una sábana mojada en agua tibia, si la temperatura rebasa los 38’5o.
Las convulsiones se dan en aquellos casos en que la cifra de glucosa y calcio de la sangre es baja. Las enfermedades tales como el tétanos y los procesos patológicos que afectan al cerebro o sus cubiertas, como la meningitis, presentan un cuadro de convulsiones de tipo mucho más grave. También pueden observarse convulsiones como consecuencia inmediata o tardía de traumatismos que originaron lesiones cerebrales. La epilepsia se caracteriza también por convulsiones repentinas, continuadas y de repetición, como si fuesen descargas liberadoras de tensión nerviosa.
Corea
véase Baile de San Vito
Cortes y rasguños
La mejor manera de tratar los cortes pequeños y los rasguños es empleando agua y jabón. Primero se lavará las manos la persona que auxilie al niño, luego lavará los cortes con abundante agua y jabón, utilizando un algodón o un trozo de tela limpio, seguidamente enjuagará la zona y la cubrirá con una gasa estéril o una venda, a fin de mantenerla aislada de posibles infecciones. No es necesario aplicar ninguna pomada antiséptica si la herida es limpia. Si las zonas de alrededor se inflaman, se consultará con el médico, ya que significa que hay infección.
Si el corte es grande y profundo, se llevará al niño al servicio de urgencias de un hospital. Quizás serán necesarios unos puntos de sutura para cerrar la herida, pero en muchas ocasiones el médico utiliza unos adhesivos especiales para unir los bordes o labios de la herida.
Los cortes profundos generalmente sangran mucho. Esta pequeña hemorragia es buena durante un tiempo limitado, para que la herida se limpie por sí misma. Se puede detener la hemorragia aplicando una gasa encima del corte y presionando durante cierto tiempo. Si continúa sangrando, se aplicará otra nueva gasa sin quitar la primera y se seguirá presionando.
Los cortes en la cara o en el cuero cabelludo pueden sangrar profusamente durante unos minutos. En la mayoría de los casos la herida no es tan grave como parece. Una vez lavada, los padres deberán decidir si es conveniente que la vea el médico.
Las heridas en los dedos, la palma de la mano o la muñeca, pueden lesionar algún nervio o tendón. Para averiguarlo se obligará al niño a cerrar los dedos y formar un puño y en el caso de que se haya lesionado un nervio o tendón, no podrá hacerlo. Entonces se llevará al niño al servicio de urgencias de un hospital.
En las heridas penetrantes así como en las que no sangran normalmente o las que se hayan podido contaminar en algún estercolero, jardín, prado, etc., se consultará al médico. Estos tres tipos de herida pueden estar infectados con bacterias y provocar el tétanos, enfermedad que afecta al cerebro y a los nervios. El médico administrará una inyección de toxoide tetánico o antitoxina tetánica para prevenir esta enfermedad.
Véase también Botiquines; Hemorragia; Mordeduras y picaduras; Primeros cuidados; Tétanos

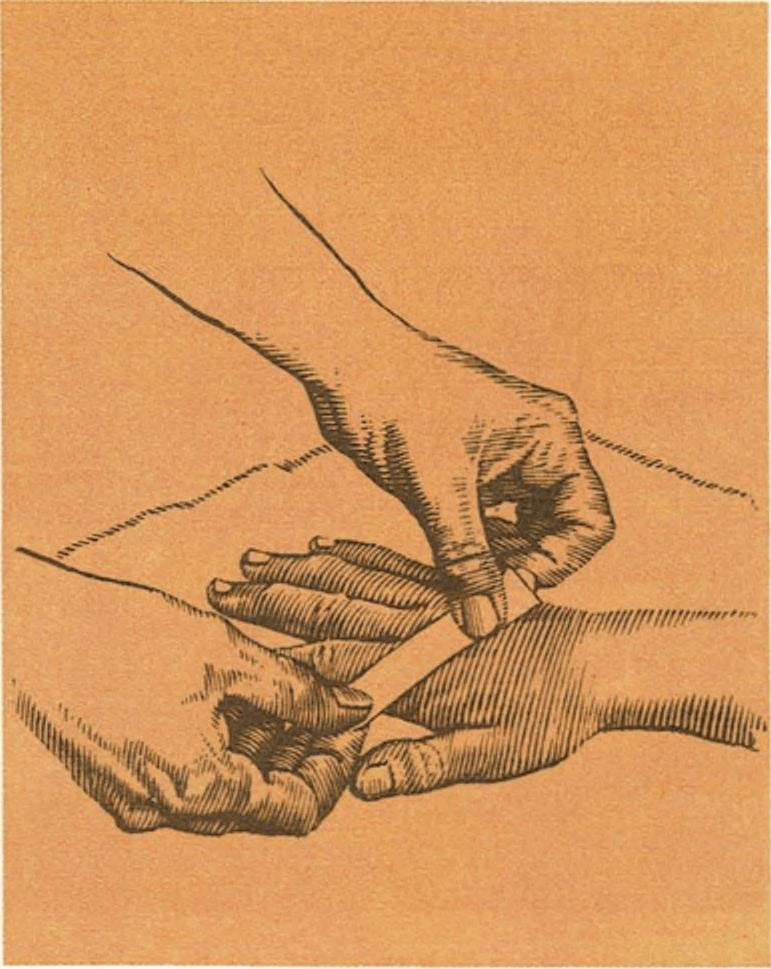
Esto ayudará a que la herida cure y, generalmente, evita las cicatrices.
Costras de leche
Durante los primeros meses de la vida de un niño, su cuero cabelludo puede verse afectado por las denominadas “costras de leche”, que consisten en unas escamas blancas las cuales, pasado un cierto tiempo, se desprenden. Si se tratan debidamente, aparece una costra gruesa, amarillenta y grasa y el cuero cabelludo se toma rojo e irritado, apareciendo a veces una empción por la cara y el pecho.
La mejor manera de prevenirlo es lavar la cabeza del niño, incluyendo las zonas afectadas, con agua, jabón y una toallita y rechazando las cremas.
En el caso de que tenga ya las costras de leche, se hará lo siguiente una o dos veces al día:
■ Pasarle varias veces por la cabeza un cepillo fino.
■ Lavarle la cabeza con un jabón suave.
■ Secarlo bien.
■ Aplicarle aceite, extendiéndolo por toda la superficie.
Si no mejora en irnos días, se consultará al médico.
Crispación
véase Baile de san Vito; Tic nervioso
Cromosomas
véase Herencia
Crup
Es la inflamación de las vías aéreas que van a los pulmones. Los niños pequeños pueden presentar un crup como final de una laringitis. Los síntomas son ronquera, tos perruna, estridor (ruido de tono agudo, como chirriante, que se produce cuando se aspira el aire) y posible fiebre.
El crup provoca una dificultad respiratoria tal que llega a asustar al niño. El médico podrá diagnosticar y prescribir el tratamiento adecuado. En los casos muy graves, la dificultad respiratoria es tan grande que el médico tiene que practicar una traqueotomía (incisión desde el exterior sobre la tráquea), para que el aire pueda llegar hasta los pulmones.
El crup espasmódico —en el cual el niño no tiene fiebre— es la forma más común y leve. Algunos niños tienen un cmp espasmódico de manera repetida. Mientras se localiza al médico, se hu- midificará la habitación del niño con un nebulizador frío. La vaporización caliente es extremadamente peligrosa ya que puede volcarse el recipiente y quemar al niño.
El humidificador será más efectivo si se coloca en una tienda especial, que se preparará de la siguiente forma:
■ Se ajusta el mango de un paraguas abierto al respaldo de una silla.
■ Se pone la silla detrás del cabezal de la cama del niño.
■ Se coloca el humidificador en una silla cerca de la cama.
■ Se cubre la cama, el paraguas y el humidificador con una sábana bien grande.
De este modo el aire húmedo va directamente hacia el niño (Véase Humidificación, pág. 231, ilustración).
Mientras se prepara el humidificador de aire frío o la tienda especial, se llevará al niño al cuarto de baño, cerrando la puerta y abriendo el grifo del agua caliente. El calor formará vapor por la habitación y el inhalar este vapor de aire húmedo, lo aliviará rápidamente.
Si el crup es grave, todo lo anterior sólo mejorará los síntomas; por lo tanto, lo más efectivo es que le vea el médico o se le ingrese en un hospital tan pronto como sea posible.
Véase también Humidificación; Laringitis; Tos