Dientes, mala oclusión de los.
La mala oclusión dentaria es la dificultad de conjunción de la mandíbula superior con la inferior, al morder o cuando la boca se halla cerrada y es causada por la implantación irregular de los dientes.
Este defecto puede producirse en los dientes de leche o en los permanentes y ser de tipo genético, es decir, heredado, o bien adquirido. Se han observado algunos casos en los que se combinan ambas circunstancias.
Se da el caso de que algunos niños pierden los dientes caducos o de leche más pronto de lo que les correspondería por su edad, a causa de deterioro o por haber ocurrido algún accidente. Entonces, en el momento de brotar los permanentes,
existe el peligro de que crezcan fuera del lugar que les corresponde porque han desaparecido las huellas y espacios dejados por los de leche. En algunos casos ocurre lo contrario; los dientes de leche tardan en caer y hacen presión sobre los permanentes, variando su posición. En los niños que tienen la costumbre de chuparse excesivamente el pulgar o los demás dedos después de los 5 ó 6 años, cuando salen los dientes permanentes, puede producirse un defecto de orientación.
En el caso de que el niño pierda uno de sus dientes definitivos, el hueco que deja favorece la inclinación de los demás hacia este espacio libre.
La maloclusión dentaria puede originar diferentes problemas. El niño no puede masticar debidamente y tiene dificultades para limpiarse los dientes. Cuando éstos están demasiado juntos o sobresalen, por implantarse en un maxilar pequeño, le hacen sentirse diferente a los demás. Y cuando entre los dientes quedan espacios libres, el lenguaje correcto se hace a veces difícil.
Todos los niños deberían ir al dentista a los 3 años y a partir de entonces efectuar visitas periódicas a su consulta, ya que si éste les inspecciona los dientes regularmente, advertirá cualquier posible defecto en sus comienzos. Si cree que el niño necesita los cuidados de un especialista en malformaciones dentarias, él mismo lo aconsejará. La maloclusión dentaria puede solucionarse con la colocación de aparatos correctores.
Véase también Aparatos dentales; Dientes y dentición
Dientes y dentición
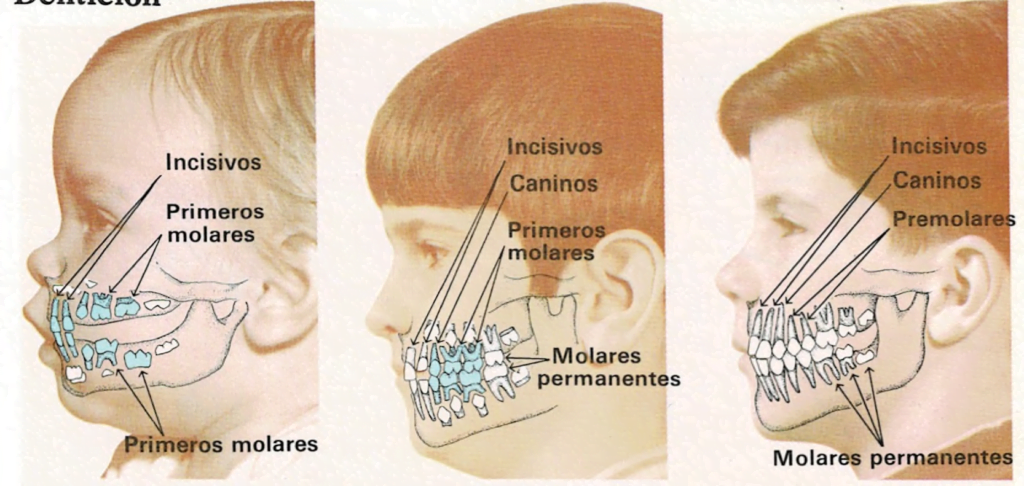
Los dientes de leche empiezan a formarse dentro de los maxilares del feto, unos dos meses después de la concepción. Cuando el niño nace, existen ya unos veinte dientes de leche (dentro del maxilar) y se están formando algunos molares. A los tres años, generalmente ya han brotado todos los dientes y dentro de los huesos maxilares empiezan a desarrollarse los definitivos.
El primer diente brota generalmente en el maxilar inferior, cuando el niño tiene seis meses. Al cumplir un año, el niño ordinariamente tiene ocho dientes caducos, cuatro en el maxilar inferior y cuatro en el superior, llamados incisivos. El primer par de molares caducos aparece a los 15 meses. Luego, a los 18, lo hacen los caninos caducos, entre los incisivos y los molares caducos. El segundo par de molares caducos aparece por lo general cuando el niño tiene dos años.
Dentición. Cuando se prepara la empción de algún diente, el niño babea, muerde y mastica todo lo que puede alcanzar y meterse en la boca. Intenta frotar una con otra las encías, para facilitar la erupción dentaria. Existen unas anillas de goma endurecida o de plástico, fabricadas especialmente para este propósito, que satisfacen su necesidad de morder. Masticar alimentos duros como zanahorias o pan tostado puede ayudarle a fortalecer las encías, facilitando la dentición. Los niños se sienten a veces inquietos en el curso de la dentición. Esta inestabilidad puede confundirse con síntomas de una enfermedad.
Normalmente el crecimiento de los dientes de leche causa más dificultades que el de los permanentes, ya que los de leche tienen que abrirse camino a través de las encías, mientras que veinte de los definitivos siguen las huellas que dejaron los de leche a los que remplazan. Entre los 32 dientes que forman una dentición total y definitiva, hay 12 molares que también tienen
que abrirse camino como los de leche. Afortunadamente no crecen hasta que el niño es algo mayor. El primer par de molares permanentes aparece a los 6 años, el segundo a los 12 y las muelas del juicio después de los 17 años.
Cuidado de los dientes. El tipo de alimentos que son recomendables para conservar la salud en general (leche, frutas, verduras, carne, volatería, pescado, huevos y mantequilla) también son buenos para los dientes y las encías. Las verduras y frutas fibrosas que necesitan ser masticadas tienen además la ventaja de que actúan como agentes de limpieza de la dentadura. Algunos alimentos como los azúcares y las féculas facilitan las caries.
Las caries empiezan en los huecos y recovecos de la superficie de los dientes por la que se mastica, entre los dientes y bordeando la encía en la parte de la mejilla. Las bacterias actúan sobre las partículas de comida, produciendo ácidos y otras sustancias capaces de disolver el esmalte y corroer la dentina. El azúcar es el más dañino porque produce ácidos que actúan con mayor rapidez.
La mayoría de los niños toman más azúcar del que necesitan para una alimentación equilibrada. Para reducir las caries, en lugar de azúcar se le ofrecerá fruta, nueces, palomitas, queso y otros alimentos apetecibles que no contengan azúcar. Se intentará satisfacer su necesidad de comer dulces, dándoselos una vez al día solamente.
Debe empezar a cepillarse los dientes al cumplir los dos años. Para que esta limpieza le parezca más divertida, se le ofrecerá un vaso atractivo para enjuagarse la boca, su propia pasta de dientes y una banqueta resistente para que pueda alcanzar el lavabo. Se conseguirán mejores resultados induciéndole a que se cepille los dientes después de cada comida.
Los exámenes regulares del dentista son el mejor sistema para conservar una dentadura en buen estado. La primera visita al dentista debería realizarse cuando el niño cumple tres años, al tener toda la dentadura completa. Para que no se sienta alarmado y temeroso ante su primera visita, es mejor que la madre lo lleve con ella en uno de sus reconocimientos habituales. Si ha quedado de acuerdo con el dentista, éste permitirá que el niño se siente en su silla y examine alguno de los instrumentos. Entonces, el
conocimiento personal del dentista y del ambiente que lo rodea le permitirá aceptar confiadamente su propio examen.
Si al niño se le parte un diente, se guardará y enseñará al dentista ya que quizás sea posible volvérselo a colocar y no lo pierda.
Véase también Aparatos dentales; Dientes, mala oclusión de los
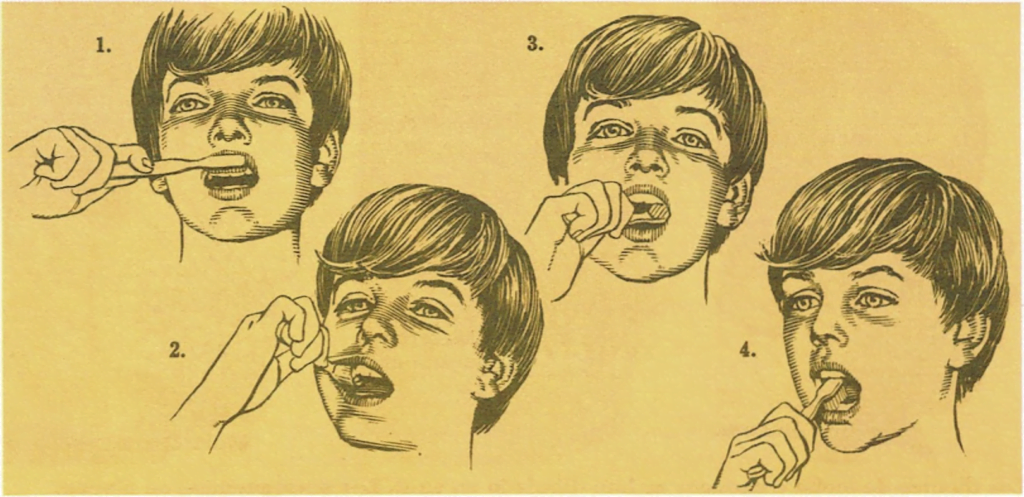
Hay que procurar que cepille las superficies cercanas a las mejillas.
También deberá cepillar las superficies cercanas a la lengua.
Se le debe enseñar a frotar bien para que limpie como es debido la superficie masticadora de los dientes.
Dietas
Una dieta equilibrada contiene todos los elementos que el niño necesita para crecer y conservarse sano. Estos son las proteínas, for- madoras de los tejidos de su organismo, grasas e hidratos de carbono para la energía y minerales y vitaminas para crecer, conservar los tejidos de su organismo y regular las funciones de éste.
Si el niño está enfermo, tiene una alergia a algún alimento o no gana peso como debiera, el médico le aconsejará una dieta especial. La madre deberá asegurarse del porqué de una dieta especial y de que sabrá seguirla.
Estas son algunas de las preguntas que debe formular cuando el médico le prescriba una dieta:
194
■ ¿La cantidad de comida que toma el niño, es importante? Si lo es, ¿cómo se puede controlar todo lo que come el niño?
■ Si prescribe un postre especial, ¿debe estar hecho con o sin azúcar?
■ ¿Es muy importante seguir completamente la dieta ?
En algunas enfermedades metabólicas, en las cuales el niño no puede digerir ciertas sustancias, es de una importancia vital seguir al pie de la letra la dieta prescrita.
Hay que animar al niño a ser fiel a su dieta. Si es posible, se le dejará que escoja entre algunos alimentos, sobre todo si la dieta debe ser seguida durante largo tiempo. El niño comprende lo que se le dice y debe ir asumiendo responsabilidad sobre qué debe y qué no debe comer. Si es lo suficientemente mayor, será conveniente que se le ayude a planear lo que comerá.
Se procurará que la comida de la dieta sea lo más agradable posible, por ejemplo, una dieta blanda podrá servirse en una taza especial, bonita, con algún adorno; la sopa blanca será bien suave y con algún aderezo.
Para no caer en una severidad extrema, si hay algún alimento que no debe tomar, se procurará no servirlo a menudo al resto de la familia.
Véase también Alergia; Apetito; Delgadez; Nutrición; Obesidad; Vitaminas
Difteria
Es una enfermedad grave, contagiosa, producida por una bacteria y consistente en la formación de una membrana en la garganta o en la cavidad nasal, que dificulta la respiración y a veces provoca asfixia e incluso la muerte.
Hace unos años era muy frecuente, pero actualmente casi todos los niños están vacunados contra ella.
Los síntomas comienzan entre el segundo y el sexto día a partir del contacto. El niño tendrá fiebre, dolor de garganta, de cabeza, de espalda, mareo y vómitos. Aparecen unas placas de color amarillogrisáceo en la garganta, en las amígdalas o en el paladar superior. Algunas veces la membrana obstruye de tal forma la garganta, que el niño no puede respirar. En estos casos será necesario efectuar una traqueotomía (incisión que comunica la tráquea con el exterior) para que el aire llegue a los pulmones. Si existe alguna sospecha de que el niño se halle afecto de difteria, se llamará inmediatamente al médico.
La vacuna de la difteria se da conjuntamente con la de la tos ferina y la del tétanos, llamándose DTP. La primera dosis se administra cuando el niño tiene dos o tres meses, la segunda a los tres o cuatro y la tercera a los cuatro o cinco meses. Posteriormente y como refuerzo para mantener la protección, se administran nuevas dosis entre los quince y los dieciocho meses, a los tres, a los seis y a los doce años. A partir de entonces se dan cada diez años. Puede ser que el médico indique que la primera dosis se dé cuando el niño tenga sólo un mes.
Después de la vacunación con DTP, es posible que aparezca fiebre, pérdida del apetito y malestar. La zona circundante de la inyección puede volverse roja y dolorosa. Este reacción se debe a la vacuna de la tos ferina. Con aspirinas a dosis adecuada a la edad del niño, se aliviará la fiebre y se sentirá mejor. Si se produce una reacción excesiva, se comunicará al médico, quien quizá quiera modificar la dosis administrada.
Véase también Enfermedades contagiosas; Fiebre; Inmunización; Tétanos; Tos ferina
Dislexia
Se llama dislexia a la incapacidad para la lectura, enfermedad ordinariamente hereditaria y que se da con más frecuencia en los niños que en las niñas.
Los niños disléxicos tienen dificultad en distinguir la derecha de la izquierda, por lo que leen despacio y con un esfuerzo considerable, invirtiendo las letras y las palabras a una edad en la que esto ya no es normal. Muy frecuentemente si se les pide que lean, lo hacen tratando de adivinar las palabras.
La mayoría de los niños con dislexia no tienen retraso intelectual, problemas oculares ni lesión cerebral, pero sí trastornos emocionales al no poder leer como sus compañeros de clase.
No se conoce un tratamiento específico que cure la dislexia, pero ayudará mucho al niño el enseñarle a leer de una forma particular y teniendo en cuenta su defecto.
Debido a que, al ignorarse su defecto, se cree que no quieren aprender y no se esfuerzan, estos niños se hallan sometidos a una gran tensión por parte de padres y maestros, por lo que sería conveniente que ambos tuvieran conocimiento de que realmente se halla incapacitado, a fin de ejercer menos presión sobre él.
Dislocaciones y esguinces
El esguince es una distensión de los ligamentos (ligaduras que unen los huesos) o del tejido que rodea las articulaciones. Puede darse con o sin fractura del hueso.
Los esguinces pueden ocurrir en cualquier articulación, pero son más corrientes en el tobillo, muñeca, rodilla y hombro. A veces son el resultado de un tirón repentino, de un salto o de una caída. Son frecuentes en los deportes como el fútbol, baloncesto, hockey, etc.
Los esguinces producen inflamaciones rápidas porque se acumula líquido (y con frecuencia sangre) en los tejidos que rodean al miembro accidentado.
Los primeros auxilios para un esguince son: no descalzar al niño si el esguince es en el tobillo, levantar el miembro accidentado y no moverlo, aplicarle agua fría y si es posible, hielo, para reducir la hinchazón.
Se avisará al médico y llevará al niño al hqs- pital para que por medio de los rayos X averigüen si tiene alguna fractura ósea o, sencillamente, para el tratamiento adecuado del esguince.
El médico tal vez envolverá la articulación con un vendaje elástico para sostener los ligamentos, o lo enyesará si lo cree necesario. Más tarde, el tratamiento de un esguince puede incluir calor, masajes e hidroterapia (tratamiento especial con agua).
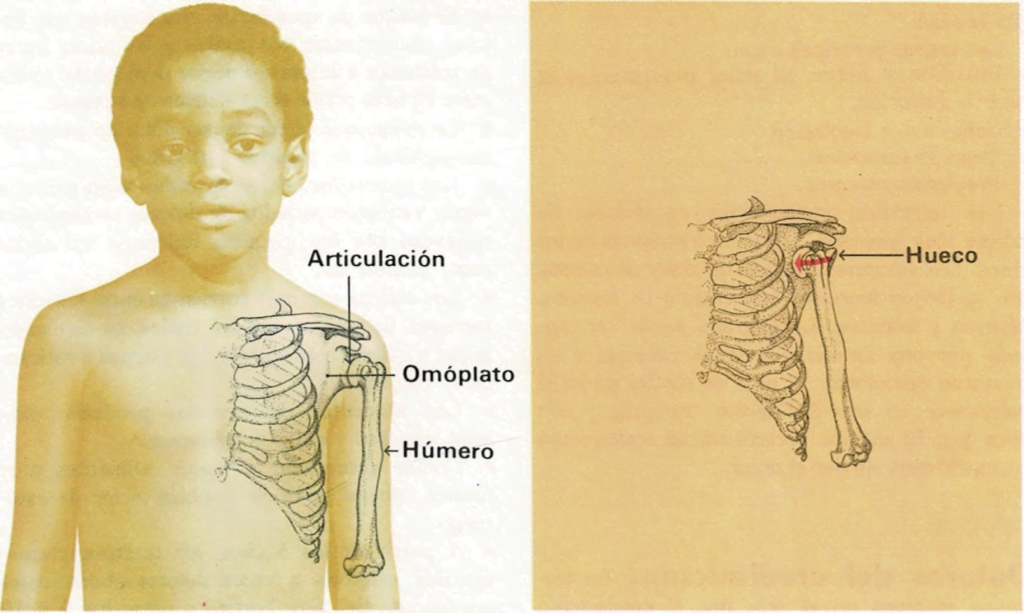
Una articulación se disloca cuando los huesos que la forman se separan, impidiendo su normal funcionamiento. La mayoría están localizadas en el hombro, codo, tobillo o en las articulaciones de los dedos.
La dislocación es la distensión de un tendón o el desgarramiento o distensión de un músculo. Cuando éstos han sido sometidos a una tensión desacostumbrada, duelen y son blandos al tacto, pero los tejidos no se dañan como en los esguinces o en las fracturas. Como regla general, una dislocación no demasiado grave el único cuidado que requiere es que los músculos y tendones descansen o la aplicación de unos paños calientes para aliviar el dolor.
La dislocación produce dolor inmediato, hinchazón e imposibilidad para mover la articulación afecta. En caso de ocurrir, se llamará inmediatamente al médico, pues puede haber rotura de hueso; entretanto, no se moverá al niño. Si el médico no le pudiera atender de inmediato, se protegerá la articulación con unas tablillas y, sin estirar los huesos, se le llevará a un hospital para que obtengan una radiografía y efectúen el tratamiento necesario. Probablemente se le dará un anestésico para que el médico pueda manipular los huesos y colocarlos en su posición normal. Después le pondrá un vendaje con férula, para proteger.
Algunas veces, una articulación (generalmente el hombro o la rótula) se disloca periódicamente. En estos casos es necesaria una intervención quirúrgica para corregir la anomalía.
Véase también Fracturas óseas
Distrofia muscular
Es una enfermedad hereditaria que debilita los músculos y los mengua, afectándose por lo general los músculos de los brazos, las piernas y de la mímica facial.
Los científicos no han encontrado la causa ni la manera de curar la enfermedad.
La distrofia muscular puede darse en recién nacidos, pero es,más corriente entre preadolescentes y adolescentes.
Entre las varias formas de distrofia muscular, algunas de ellas se extienden rápidamente y son causa de incapacidades graves. Existen otras que lo hacen lentamente y disminuyen menos la capacidad de los movimientos. Se dan algunos casos en los que la afección acaba con la muerte; en cambio otros no afectan la vida normal del paciente.
El niño con distrofia muscular sube escaleras con dificultad, tiene tendencia a caerse y camina con paso vacilante. Cuando hace poco que se ha declarado la enfermedad, puede ir a la escuela, pero al ir prosperando le obligará a llevar muletas para andar y mantenerse erguido. Finalmente necesitará una silla de ruedas.
La terapéutica física no puede curar la distrofia muscular, pero sí ayudar a disminuir la invalidez.
Dolores de cabeza
En general pueden aliviarse con aspirina, a las dosis adecuadas según la edad.
Las causas principales son:
■ Infección y fiebre. El dolor desaparecerá al curar la infección.
■ Cansancio e insolación.
■ Tensión emocional.
■ Problemas oculares.
Las migrañas, consistentes en dolores de cabeza muy intensos, son poco frecuentes en los niños. Los síntomas, además del dolor de cabeza, son visión de lucecitas por delante de los ojos, náuseas y vómitos. La migraña puede ser causada por una actividad o fatiga excesiva o un trastorno emocional. El niño se sentirá mejor si permanece en una habitación tranquila y con poca luz. El médico prescribirá un tratamiento adecuado para aliviar el dolor.
Dolores del crecimiento
En términos médicos no se cree que el crecimiento pueda provocar dolor en las piernas o en los pies. Si el niño se queja de ello, es que hay otra causa. La más común es una mala alineación de los huesos, ligamentos y músculos de los pies y las piernas. Si tiene dolor en la cadera o rodillas, una o ambas, debe ser visto por el médico.
El niño, ocasionalmente, puede tener dolores e hinchazón de una o más articulaciones. Si sucede esto, se consultará al médico, porque puede ser signo de una artritis, osteomielitis, fiebre reumática u otras enfermedades.
Cuando un niño ha efectuado mucho ejercicio puede quejarse de dolor en los pies y las piernas, fatigarse mucho o tener calambres durante la noche.
Dolor de estómago
Los niños suelen quejarse frecuentemente de dolor de estómago, pero descubrir las causas no es tarea sencilla. A menudo se trata de pequeños desórdenes sin importancia. En otros casos son síntomas de alguna afección más importante.
Si un niño se ve aquejado de intensos dolores estomacales, persistentes o periódicos, se avisará al médico. Mientras se espera su llegada, se tenderá al niño en la cama y por ningún motivo se le dará comida, bebida ni laxantes.
Se detallan a continuación algunas de las causas que producen dolores de estómago.
■ El ataque de apendicitis, que empieza con dolores abdominales, los cuales a las pocas horas se trasladan a la parte inferior derecha del abdomen. El niño puede tener náuseas y vomitar.
■ La gripe, que puede causar dolor de estómago acompañado de vómitos y diarrea.
■ Los resfriados, dolor de oídos y garganta, a veces van acompañados de dolores abdominales causados por los ganglios linfáticos del abdomen, inflamados.
■ Los cólicos son muy corrientes entre los niños menores de tres meses, los cuales, en este caso, lloran y gritan, contrayendo las piernas o estirándolas con rigidez.
■ Los alimentos envenenados producen náuseas, vómitos y dolor de estómago.
■ Comer demasiado o comer alimentos muy fuertes puede producir también dolor de estómago.
■ A partir de los 5 años, los trastornos emocionales originan a veces dolores abdominales periódicos. Es muy «corriente entre los 9 y 10 años. El niño puede estar preocupado por problemas tales como la enfermedad de uno de sus progenitores, una muerte reciente o dificultades en el colegio.
Véase también Apendicitis; Catarro; Colitis; Dolor de garganta; Estreñimiento; Ganglios linfáticos; Gripe o influenza; Nutrición; Oído, dolores de
Dolor de garganta
Es generalmente el resultado de una infección. Puede oscilar de una molestia ligera a causar verdaderas dificultades en el acto de tragar o deglutir.
Los niños tienen muy a menudo dolor de garganta. La infección puede darse al mismo tiempo que un resfriado, amigdalitis u otras enfermedades. Si tiene fiebre, aumenta el dolor o no le abandona en unos pocos días, se deberá avisar al médico.
Como la mayoría de los dolores de garganta son originados por un virus, no es posible curarlos con antibióticos. El médico puede recetar aspirina para disminuir la fiebre. Normalmente no prescribirá gárgaras en los niños, pero existen pastillas que le aliviarán dolores leves en la garganta. En algunos casos examinará las secreciones para determinar si se trata de una infección estreptocócica (inflamación de la garganta causada por el estreptococo). En este caso le recetará antibióticos.
Véase también Amigdalitis; Catarro; Enfermedades contagiosas; Garganta. Inflamación causada por una bacteria de tipo es- treptocócico

