Sarampión
Es una enfermedad muy contagiosa causada por un virus. Puede prevenirse mediante la vacunación y la mayoría de los médicos la recomiendan para evitar las complicaciones que esta enfermedad puede acarrear.
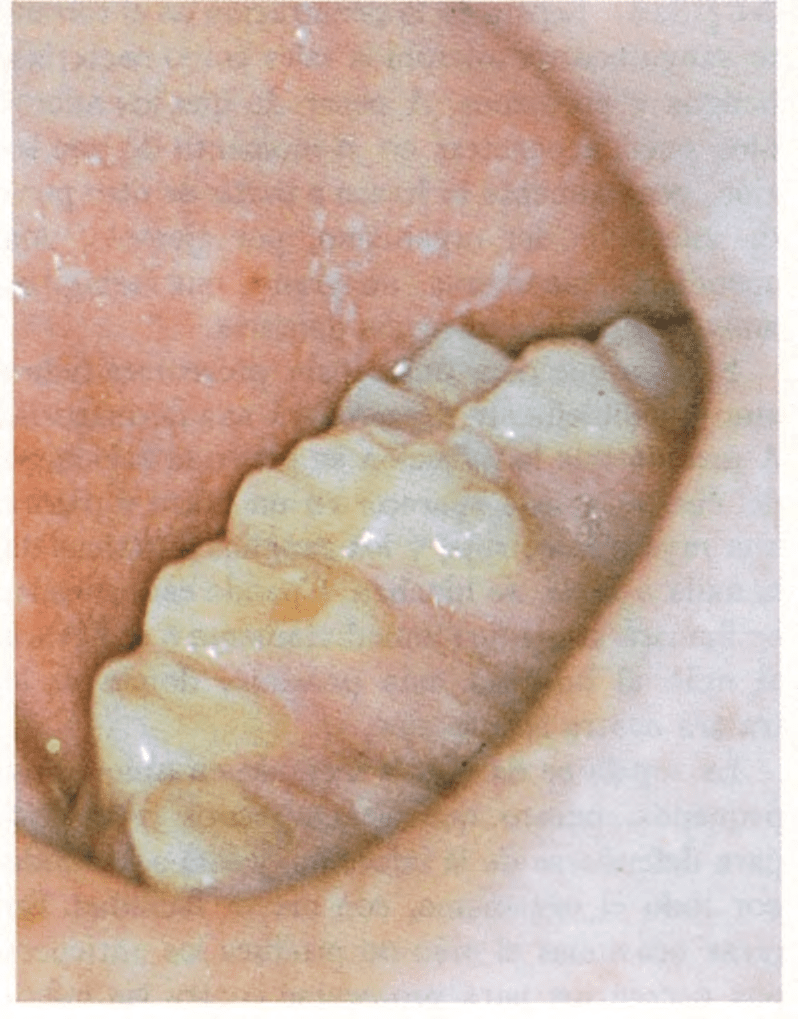
Los primeros síntomas son similares a los del resfriado común. El niño tiene una tos seca, los ojos rojos y llorosos y a veces le sube rápidamente la fiebre, que aparece unos diez días después de contraer la enfermedad. Luego, al cabo de un día o dos, aparecen unas manchitas blancas en la parte interior de las mejillas, cerca de los molares inferiores. Dos días más tarde se presenta una erupción en la piel, de color rojo. Empieza en la línea del pelo, se extiende por el tronco y a los tres días alcanza los pies.
Es mejor avisar al médico si se advierten síntomas de sarampión. Probablemente aconsejará que el niño guarde cama, en una habitación que esté parcialmente a oscuras, si la luz le molesta. Tal vez le recetará una medicación que alivie la tos. Mientras dura la fiebre, el niño pierde totalmente el apetito, por lo que el médico sugerirá que la dieta esté compuesta principalmente por líquidos.
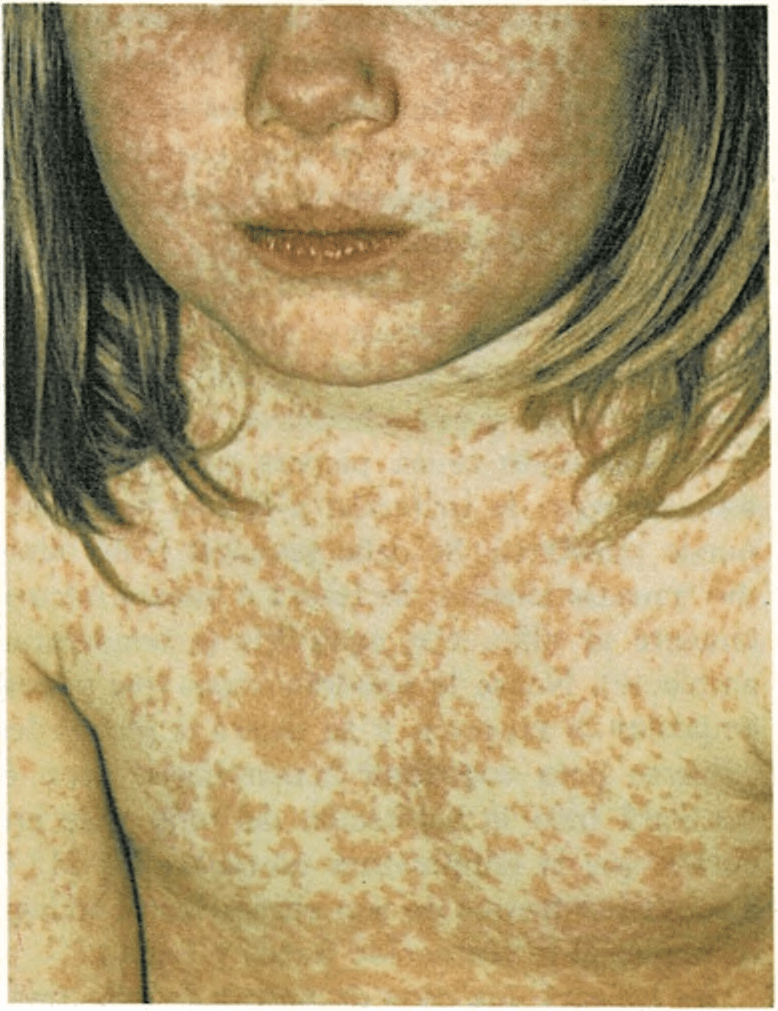
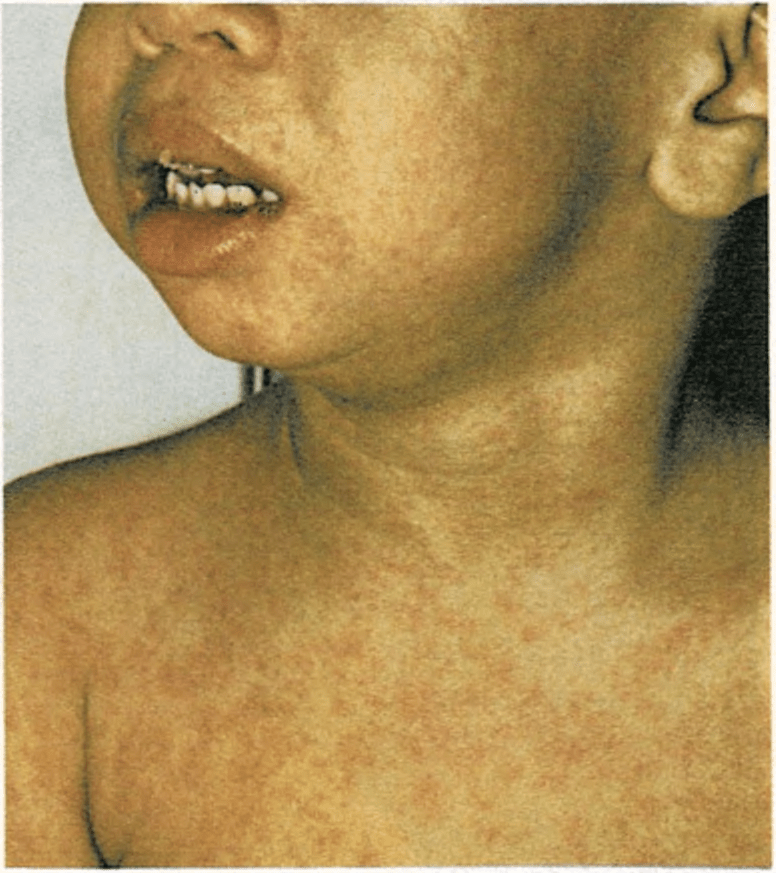
El niño con sarampión, generalmente puede levantarse cuando hace un par de días que ha cesado la fiebre. Al cabo de una semana de la aparición de la erupción, puede salir a la calle y jugar con otros niños, ya que la enfermedad se contagia cinco días antes y cinco días después de que aparezca la erupción. Una vez transcurrida ésta, el niño queda inmunizado para siempre.
Algunas complicaciones causadas por el sarampión son: pulmonía, otitis, bronquitis y encefalitis. A partir del primer año, el niño se halla preparado para recibir la vacuna del sarampión. Después de la vacunación, algunos médicos inoculan gammaglobulina para evitar o disminuir la reacción. Cuando un niño que no ha sido vacunado se expone a contraer la enfermedad, puede dársele gammaglobulina para proporcionarle inmunidad temporal o suavizar los síntomas, si contrae la enfermedad.
Véase también Enfermedades contagiosas; Gammaglobulina; Inmunización; Virus.
Sarpullido causado por el calor.
El sarpullido es una erupción de la piel, causada por el calor o la humedad excesiva, en la que ésta se cubre de unas motitas encarnadas que parecen granos, adquiriendo la zona que las rodea un color parecido.
Se presenta especialmente en las zonas del cuerpo donde se acumula el sudor y en los niños y recién nacidos se localiza en los pliegues de la ingle, del cuello y de los hombros.
El sarpullido causa picores y, al rascarse, el niño empeora la irritación y la piel se ulcera y puede infectarse. Se debe procurar poner remedio inmediatamente. Se lavará o bañará frecuentemente al niño, con agua fría (a temperatura ambiente). No se le pondrán ropas que puedan empeorar la erupción y se dejará la piel al descubierto para contribuir a mantenerla seca. Se ventilará bien la habitación del niño y se procurará que la temperatura no rebase los 21° C. Los medicamentos no son necesarios si se logra mantener al recién nacido fresco y limpio.
Se aplicará una capa de polvos de talco tres o cuatro veces al día, después del baño frío. Si no se soluciona el problema, se avisará al médico.
Sepsis
Sepsis es la penetración en el torrente sanguíneo de microbios tales como bacterias, hongos y protozoos. A pesar de que los microbios pueden penetrar en el momento de una lesión, generalmente lo hacen a partir de otro punto infectado del organismo, por ejemplo, una apendicitis, neumonía, un grano, una faringitis, amigdalitis o una infección dentaria.
El niño que tiene una sepsis presentará fiebre alta y posiblemente desarrollará una dermatosis. A medida que la infección se extiende a lo largo del cuerpo, puede aparecer en un brazo o pierna una raya o línea roja, y los ganglios linfáticos de la axila o ingle se hinchan. Cuando esto sucede, se llamará al médico inmediatamente o se llevará al niño al hospital más próximo, donde se le tratará contra la infección.
La sepsis se da más a menudo en niños muy pequeños, puesto que tienen menos capacidad para defenderse de la infección, y ésta se difunde por todo el organismo, con mayor facilidad. En raras ocasiones el niño no produce los anticuerpos necesarios para protegerse contra las infecciones, y éstas provocan procesos sépticos de repetición.
Sinusitis
Es la inflamación de uno o varios senos o cavidades craneales tapizadas por una mucosa que es la misma de la nariz (a la que se une). Cuando el niño se constipa o tiene alguna otra infección nasal, ésta pasa a menudo a la mucosa de los senos.
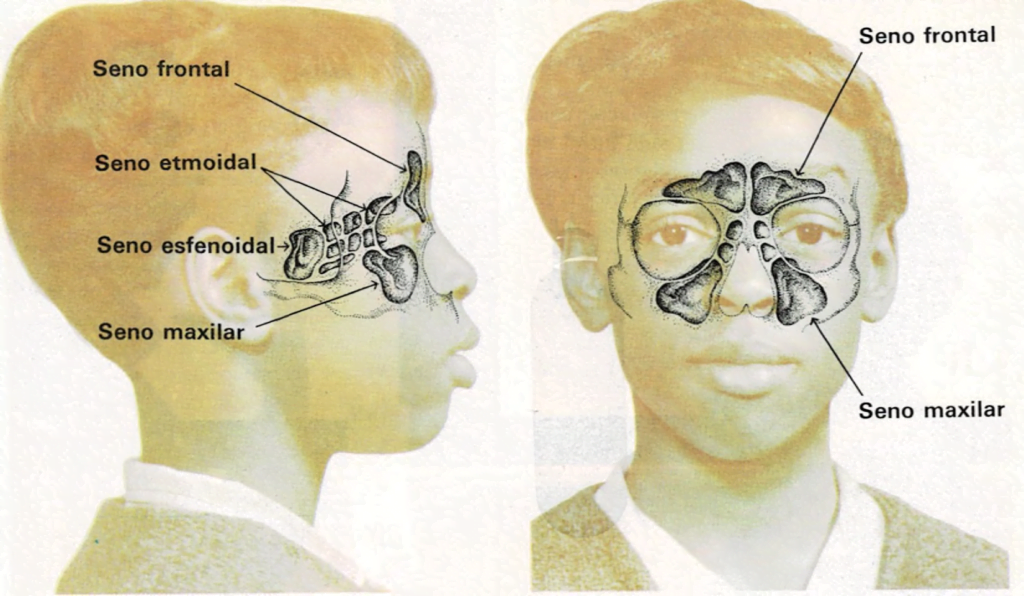
Normalmente la mucosidad nasal pasa de los senos a la nariz, a través de pequeñas aberturas. Cuando la mucosa de los senos se infecta, se inflama y bloquea el paso, la presión de los senos aumenta y el niño sufre de dolores agudos en una o ambas mejillas, de un fuerte dolor de cabeza sin poder precisar el lugar exacto, pudiendo hinchársele la cara. Si la sinusitis es crónica, los síntomas no son tan agudos y en la nariz puede haber mucosidades (a veces de olor fétido).
Si se sospecha que un niño tiene una sinusitis, se avisará al médico, quien puede recomendar gotas nasales, un descongestivo por vía bucal o antibióticos. El tratamiento doméstico debería incluir la humidificación de la habitación del niño y compresas caliente sobre la nariz.
Sofocación
véase Asfixia
Soplo Cardiaco
Hay un grupo muy común de soplos cardiacos llamados funcionales o innocuos. Son propios de la adolescencia, no tienen ninguna importancia y tienden a desaparecer por sí mismos.
Otros soplos son provocados por el paso de la corriente sanguínea por un agujero estrechado por una enfermedad o aparecen desde el nacimiento, al pasar la sangre a través de agujeros en las paredes del corazón.
A veces se descubren soplos en una exploración médica habitual. La mayoría no son peligrosos ni interfieren la vida normal del niño.
Sordera
Es la incapacidad total o parcial para oír. En el niño que oye normalmente, las ondas pasan a través del conducto auditivo y golpean el tímpano, membrana muy fina que separa el conducto auditivo extemo de una pequeña cámara en donde existen tres pequeños huesillos que, junto con el tímpano, forman el oído medio. Cuando el tímpano se mueve, transmite el movimiento a través de los huesillos —martillo, yunque y estribo— hasta el oído interno. Aquí el caracol cambia las vibraciones en impulsos nerviosos que van a lo largo del nervio auditivo hasta el cerebro. La sordera es el resultado de cualquier hecho que interfiera alguna de estas partes.
Hay tres tipos principales de sordera. Si las ondas sonoras no son conducidas adecuadamente hasta el oído interno, la sordera se llama-de conducción. Si llegan al oído interno pero no son transformadas en impulsos nerviosos, se llama sordera nerviosa o de percepción y cuando obedece a ambos trastornos, conducción – percepción, se llama sordera mixta.
Causas de la sordera. La sordera puede desarrollarse antes del nacimiento (hereditaria) o ser provocada, si la madre tuvo la rubéola u otras enfermedades o si tomó ciertos medicamentos durante el embarazo.
Puede aparecer después del nacimiento, por varias enfermedades o lesiones y sobre todo por los traumatismos craneales con fractura y por las conmociones. La sordera de percepción puede ser provocada por la rubéola, el sarampión, la meningitis, las paperas, la escarlatina y la tos ferina. Las adenoiditis, amigdalitis y el resfriado común, pueden originar una sordera temporal si la infección llega hasta el oído medio. También produce sordera la obstrucción, por acumulo de cera, un furúnculo o grano, o un pequeño objeto que haya quedado dentro del conducto auditivo. Cuando se rompe el tímpano por un objeto cortante, un ruido violento o estornudo, se produce una sordera.
Como se detecta la sordera. Los signos quepueden hacer sospechar una sordera son:
■ Del nacimiento a los seis meses. A esta edad el niño no responde ni se sorprende por los ruidos; no distingue entre una voz complaciente o enfadada. No vuelve la cabeza hacia la dirección de donde vienen los sonidos.
■ De los seis a los dieciocho meses. El niño no entiende las palabras. Puede emitir ya algunos sonidos repetidos. No vuelve la cabeza hacia los ruidos como respuesta a los mismos.
■ De los dieciocho meses en adelante. El niño todavía no dice palabras y da a conocer sus deseos señalando los objetos y por medio de gestos. Al nombrarle un objeto no es capaz de identificarlo. Depende más de la visión que de la audición.
Si existe alguna duda acerca de la sordera de un niño, se le comunicará al médico, quien quizás recomiende que le visite un otólogo y lo explore convenientemente.
Para determinar el estado de audición del niño hay varias pruebas. Se recurre al uso de la voz, de su tonalidad, de la mirada y del audiómetro (aparato electrónico que mide la agudeza auditiva del niño, desde los sonidos más graves a los más agudos). Este aparato sirve para que el médico determine el grado de la sordera, su carácter y si puede emprenderse o no un tratamiento.
El registro del audiómetro sirve también para poder ir comparando la evolución de la sordera e ir viendo si el enfermo mejoró, empeoró o no se observa cambio alguno.
Sordera y lenguaje. La detección de la sordera es siempre importante, pero especialmente en niños muy pequeños, ya que la palabra se desarrolla gracias a la audición. El niño sordo de nacimiento no puede aprender a hablar sin una práctica especial. A los 4 ó 5 años irá a escuelas especializadas donde disponen de programas de educación para los niños y también para los padres, enseñándoles la manera de guiar el niño, incluso antes de que éste vaya a la escuela. También existen programas educacionales para los padres, que se pueden seguir por correspondencia, a fin de capacitarlos para ayudar al desarrollo de sus hijos. Con una educación especial, el niño sordo puede ser una persona madura capaz de valerse totalmente por sí misma.
Un niño con sordera parcial precisa unas clases especiales de lenguaje, ya que al no oír todos los sonidos, pronuncia las palabras tal como las oye y por lo tanto tendrá defectos en el habla. También necesita una ayuda para la educación y quizás un tratamiento médico.

Aparatos utilizados en las sorderas. Estos aparatos constan de un micrófono,un amplificador (llamado también transmisor) y un receptor. El micrófono capta los sonidos, el amplificador los hace más intensos y los transmite al receptor por medio de un hilo. El receptor es pequeño y va colocado en la oreja del niño. Los amplificadores están fabricados de manera que puedan llevarse en el bolsillo de la chaqueta o en otra parte donde pueda recibir libremente los sonidos.
Hay dos tipos de aparatos: los que ayudan a la conducción aérea y los que ayudan a la conducción ósea; el primero amplifica el sonido transmitiéndolo directamente al oído. El segundo transmite las ondas sonoras a una región ósea de la cabeza, generalmente la mastoidea, que está detrás de la oreja. Los que ayudan a la conducción aérea son los más conocidos y efectivos, aunque en los niños se utilizan más los que contribuyen a la conducción ósea ya que para éstos, la parte que va insertada dentro de la oreja es muy incómoda.
Los aparatos no normalizan la audición, pero la amplifican hasta el punto en que los sonidos son oídos por el niño. A estos niños las voces les pueden sonar distintamente, ya que les falta alguna cualidad y timbre de los sonidos normales. Esto se ha observado sobre todo en los que habían oído normalmente y perdieron la audición a causa de alguna enfermedad o lesión.
El niño con sordera parcial puede oír mejoi unos sonidos que otros y entonces el amplificador puede ajustarse de manera que le amplifique los tonos que tenga más dificultad en oír. Estos aparatos ayudan a oír los ruidos de los coches, medida importante por el peligro que implica el que no los puedan captar.
Será un especialista quien determine si el niño necesita o no un aparato amplificador o si lo debe utilizar todo el día o sólo cuando más lo precise; por ejemplo en la escuela.

El aparato (izquierda), tiene un micrófono que capta las ondas sonoras y las amplifica. El sonido es transmitido al oído del niño por un receptor que lleva consigo.
Sueño
Para evitar preocupaciones innecesarias sobre los hábitos del niño en cuanto al sueño, hay que tener en cuenta: 1) al crecer duerme menos y 2) dos niños de la misma edad pueden tener horarios muy distintos. No siempre dormirán la misma cantidad de horas, ya que cada niño tiene sus costumbres que pueden verse afectadas por distintos factores.
Cabe que un niño en edad preescolar se halle tan atareado aprendiendo cosas nuevas que el estímulo experimentado cambie la cantidad y calidad de sus horas de sueño. Cuando está excesivamente cansado, se resiste a ir a la cama. Tal vez le cueste dormirse y cuando finalmente lo logre, el sueño seguramente será intranquilo.
Otro factor que lo afecta es la enfermedad. El niño enfermo necesita dormir más de lo que acostumbraba hasta que se recupere totalmente.
Los niños, inconscientemente, aprovechan a veces el sueño para eludir situaciones desagradables. El temor a la escuela, al fracaso o a los matones del barrio, puede inducir su negativa a levantarse por la mañana. Aunque los mismos temores a veces originan efectos totalmente contrarios en otro niño.
Cantidad de sueño: El recién nacido necesita dormir mucho. Durante la primera semana, a veces duerme 23 horas al día, pero no todos son iguales. A menudo tiene un sueño intranquilo que dura espacios más o menos largos. Se despierta principalmente a causa del hamLre o alguna otra molestia. Después de la primera semana de su vida, pasa más tiempo despierto o semidespierto (toma de alimentos, baño, cambio de pañales).
Cuando crece duerme mucho menos. A los tres meses puede dormir durante doce horas seguidas y durante el día hacer varias siestas que irán disminuyendo. Al cumplir un año suele dormir 14 ó 15 horas al día, incluyendo dos siestas. A los dos años duerme 13 ó 14 horas, incluyendo una siesta. A los cuatro años duerme 11 ó 12 horas al día, incluyendo una siesta. Al entrar en el colegio su horario es afectado por los deberes escolares y su integración en la vida familiar. Algunos niños se sienten más cansados que otros y se van a dormir muy temprano. Entre los 6 y 10 años, suele necesitar sólo 10 u 11 horas de sueño. Posteriormente, los deberes escolares y otras actividades lo mantienen despierto más rato. Ahora quizás dormirá sólo 9 horas.
Circunstancias favorables al sueño: Las circunstancias favorables al sueño pueden facilitárselo al mismo tiempo que contribuyen a que se torne más pacífico. Un recién nacido tiene que dormir en una cuna con barandillas altas para impedir que caiga al suelo. Las almohadas y edredones son peligrosos porque el niño puede taparse con ellos y dificultar la respiración. Hasta los tres años, se usará un colchón moderadamente duro y plano.

No se puede esperar que un niño pase toda una noche, ni siquiera una siesta, tranquilamente cubierto por las sábanas. Para evitar que se enfríe, se pueden utilizar sacos de dormir apropiados a la estación o pijamas de una sola pieza. Incluso niños en edad preescolar, agradecerán este tipo de pijamas para el invierno.
Es tan malo ponerle demasiada ropa para dormir, como poca, porque si tiene calor, no dormirá cómodamente. Cuando la temperatura es estival, el lactante no necesita más ropa que un pañal y una camisita ligera.
El lactante puede dormirse con facilidad en cualquier parte, pero es mejor evitarle ruidos bruscos e innecesarios. Si duerme al aire libre, se le protegerá con una mosquitera y se le apartará del humo y el polvo.
No se le debe obligar a dormir con la luz apagada, si teme la oscuridad. Algunos niños se duermen con más dificultad cuando todavía es de día, pero se acostumbran al cabo de una semana o dos.

Dormir en la habitación de los padres:
Ningún niño debería compartir la habitación con sus padres. Si por alguna razón es necesario que duerma con ellos, es imprescindible buscar un lugar adecuado para su cuna, antes de que valore demasiado su presencia.
Excepto en circunstancias excepcionales, los padres no lo llevarán a su cama cuando esté asustado. Momentáneamente su proximidad lo confortará por algún tiempo, pero pocos niños se sienten dispuestos a volver a sus camas después, cuando la ansiedad ha desaparecido. Incluso durante las enfermedades o temporadas en las que se siente asediado por toda clase de temores, se le animará y confortará en su propia cuna y su propia habitación.
Movimientos y posiciones: Los lactantes y niños pequeños se mueven con frecuencia durante el sueño. Un recién nacido sano, mientras duerme, efectúa movimientos con los labios como si succionara, parpadea y retuerce las manos y los pies. Lloriquea como si hablara. Su respiración es casi siempre rápida e irregular. Cuando va creciendo, se mueve continuamente y adopta posiciones que a un adulto le parecen incomodísimas: el cuello torcido, los brazos y las piernas excesivamente doblados sobre el abdomen, las piernas colgando de la cuna o las rodillas casi tocando el pecho. Estas posiciones son normales, sanas y corrientes en todos los lactantes y niños pequeños. Dormir boca abajo es una posición segura, si no hay almohadas o sábanas sueltas que pueden interferir su respiración, además de ayudarle a eliminar secreciones y mucosidad (de la nariz y garganta cuando está resfriado).
Cuando un niño se resiste a dormir: Es un hecho corriente entre los 6 y 9 meses, que aunque esté cansado, llore cuando se le coloque en la cuna. Entonces la madre lo coge y lo mece. Luego vuelve a colocarlo en la cuna y el niño llora otra vez, repitiéndose este ceremonial día tras día.
Para interrumpir este ciclo, los padres deben tomar una resolución firme y estar preparados para soportar de 10 a 20 minutos de llanto durante algunas noches. A la hora de acostarlo, la madre debe poner al niño en su cuna y abandonar inmediatamente la habitación, tratando de no mirar mientras esté llorando, o por lo menos procurando que no la vea. Normalmente la duración del llanto disminuye cada día y cesa al cabo de unas tres noches.
La resistencia a meterse en cama reaparece cuando el niño cumple dos años, aproximadamente, por lo general cuando ha aprendido a salir solo de la cama. Si esto ocurre, se le devolverá inmediatamente a la cama, adoptando una actitud firme y abandonando inmediatamente la habitación.
Sueños: Si duerme intranquilo, habla o grita durante el sueño, es casi seguro que esté soñando. A veces son sueños agradables, pero otras veces verdaderas pesadillas.
Los cambios de hábitos, como por ejemplo el primer día de colegio o el primer día que deja de llevar bragas de plástico, pueden causarle pesadillas. Querrá ir a la cama de sus padres y deseará que se le meza y abrace. Normalmente unas palabras tranquilizadoras y un vaso de agua serán suficientes, pero en ocasiones querrá que se le deje una luz encendida.
El contenido de sus sueños puede parecer irracional. Por ejemplo, durante el día será feliz en compañía de animales que por la noche le atemorizarán con su ferocidad.
Muchas veces los sueños son reflejo de lo que el niño hizo o vio antes de acostarse (programas de radio o televisión, sucesos escolares y otras actividades). Normalmente un niño en edad preescolar no puede recordar lo que ha soñado, pero un preadolescente, no sólo lo recuerda sino que tal vez hablará espontáneamente de ello. Déjele hablar acerca de sus sueños, especialmente si son angustiosos. Así le ayudará a evitar que estas pesadillas se repitan.
Ritos y hábitos: Todo el mundo realiza una especie de ritual antes de ir a la cama. Para un adulto o un niño algo mayor puede ser simplemente desvestirse, tomar un baño, cepillarse los dientes o ponerse ropas confortables a una hora determinada de la noche. Si es pequeño deseará que se le lea un cuento en voz alta, tener a su muñeco de trapo favorito cerca de la cama, dar un beso a todos los familiares dándoles las buenas noches, recitar sus oraciones o esperar a que su madre lo arrope. El niño que se ha acostumbrado a una rutina o hábitos determinados, continúa pidiéndolos. Esta rutina le confiere la sensación de seguridad que precisa y lo hace más feliz que una serie de sorpresas impredecibles. Los padres no deben ser rígidos y severos, porque le darán la sensación de que ir a la cama es algo desagradable y molesto. Al contrario, deberían transformarlo en un juego, en la oportunidad de aprender cosas nuevas, como desnudarse solo, arreglar su propia ropa y bañarse. Sin embargo, se debe procurar que este ritual no se alargue demasiado o sea muy complejo y excitante.
Si en ocasiones no coopera es que tal vez ha dormido una siesta demasiado larga. En este caso se le dejará para más tarde o se alargará el ritual diario. Hay niños que se resisten a ir a la cama, por sistema. Piden un vaso de agua, más cuentos, ir al cuarto de baño, más vasos de agua, etc. Enojarse es inútil. Si la madre se mantiene firme y limita el ritual, aunque permitiendo cierta flexibilidad, el niño responderá probablemente de manera adecuada a los límites que ella le imponga. Discutirá menos y se sentirá mejor dispuesto a separarse del resto de la familia para ir a la cama.
Muchos niños desean llevarse a la cama un juguete, su manta favorita o cualquier otro objeto que para ellos representa la seguridad, asi como chuparse el pulgar, por ejemplo. Algunos padres creen que ha llegado el momento de impedir estos hábitos cuando el niño ha crecido algo. No deben preocuparse porque él mismo los abandona, a los cuatro años aproximadamente.
Véase también Chuparse el pulgar; Pesadillas
Supositorios.
Son preparados farmacéuticos que se introducen por el recto. La mayoría tienen forma de pequeños conos o cilindros de dos centímetros y medio (espesor de medio centímetro, aproximadamente).
Hay dos clases de supositorios. La más corriente se elabora con jabón o glicerina y sirve para inducir los movimientos de los intestinos. Los de este tipo, únicamente deberían usarse cuando el médico los receta, porque si se emplean con demasiada frecuencia, el hábito interfiere el movimiento normal de los intestinos.
La segunda clase de supositorios es elaborada especialmente para contener un medicamento activo, que no interesa administrarlo por vía bucal. Por ejemplo, un niño con fiebre alta puede vomitar tanto que le es muy difícil conservar dentro de su estómago el medicamento que le reducirá
la fiebre. En este caso el médico le recetará un supositorio que contenga el medicamento adecuado para bajarle la fiebre.
Instrucciones para introducir un supositorio. Se introducirá en el ano con suavidad. Se apretarán las nalgas del niño durante unos instantes, para que no lo expulse. Si lo hace, se esperará unos minutos antes de introducirlo nuevamente.

