Factor Rh
Es un componente químico de la sangre. Su nombre procede de los monos rhesus por medio de cuyas células sanguíneas se descubrió. El factor Rh se hereda. Si está presente en la sangre de un niño, éste es Rh positivo; si está ausente es Rh negativo. Ambos tipos de sangre son absolutamente normales, pero no siempre se mezclan sin que aparezcan complicaciones.
Por ejemplo, si un niño con el factor Rh posi210
tivo recibe una transfusión de sangre de otra persona cuyo Rh es negativo, en la sangre puede iniciarse un proceso en el cual el factor Rh negativo atacará los glóbulos rojos del niño mediante la producción de anticuerpos y puede enfermar gravemente o morir. En los hospitales antes de iniciar una transfusión, se practica un análisis de sangre para evitar esta clase de accidentes.
Es muy importante conocer cuál es el tipo de Rh de una mujer embarazada o el de los componentes de un matrimonio que tiene la intención de engendrar un hijo. El hijo cuya madre es Rh negativa y el padre Rh positivo puede heredar uno de los dos factores. Si es Rh negativo no existen problemas. Pero si es Rh positivo su sangre puede conducir a la producción de anticuerpos por parte de la sangre de su madre, anticuerpos que actuarán contra el factor Rh positivo. Estos anticuerpos pueden circular por la sangre del niño y destruir sus glóbulos rojos. El niño, comúnmente llamado “recién nacido Rh” puede morir antes del parto o nacer con anemia o ictericia (leves o graves). El caso opuesto, o sea, madre con factor Rh positivo y padre con factor Rh negativo, no produce complicaciones.
La sangre de una mujer con factor Rh negativo, que ha empezado a producir anticuerpos, aumenta el nivel de éstos en cada embarazo de un niño Rh positivo. Generalmente la mujer con factor Rh negativo puede tener dos o tres hijos sanos (con factor Rh positivo) sin complicaciones, porque la producción de anticuerpos puede ser lo bastante lenta como para que los primeros hijos sufran sus efectos. Si la madre con Rh negativo ha recibido anteriormente una transfusión de una sangre Rh positiva, ha creado ya anticuerpos peligrosos para la salud de sus hijos Rh positivos.
Si se trata con rapidez y medios adecuados a un niño Rh positivo, gravemente afectado por los anticuerpos de la sangre de su madre, puede recuperarse y llegar a ser normal. Los médicos pueden descubrir el grado de sensibilización por medio de un análisis de sangre. Cuando el nivel de anticuerpos se eleva peligrosamente, el ginecólogo debe provocar el parto antes de que sea demasiado tarde para la salud del niño. Algunas veces son necesarias las exanguinotransfusiones o el cambio de sangre fetal inmediatamente después del parto. En raros casos, estas transfusiones se han realizado incluso antes del nacimiento del niño. Las transfusiones deben ser de sangre Rh negativa, porque la sangre Rh positiva
puede ser atacada por los anticuerpos de la sangre del niño.
Para prevenir posibles accidentes existe una vacuna que impide la formación de estos anticuerpos en la sangre de la madre. Debe inoculársele dentro de las 72 horas después del parto o aborto del niño Rh positivo.
La mejor manera de proteger al niño contra accidentes, es la previsión antes del parto, el médico se rodea del equipo necesario para determinar el tipo de sangre del niño y actuar en consecuencia.
Véase también Anemia; Grupos sanguíneos; Ictericia
Fibrosis quística
Es una enfermedad hereditaria, en la cual las glándulas producen un moco anormalmente espeso con lo cual se obstruyen sus conductos excretores y queda entorpecida su función normal. Todavía no se conocen las causas ni el tratamiento completo y curativo de la enfermedad. A pesar de que la fi- brosis quística es mortal, un diagnóstico precoz, un tratamiento adecuado y un continuo control médico, hacen posible a los niños vivir una vida casi normal hasta la adolescencia o juventud.
Los síntomas más comunes y graves son la tos seca y persistente y ataques repetidos de bronquitis y neumonía. Todo ello es producido por el bloqueo de las vías respiratorias. Algunos recién nacidos afectos de fibrosis quística pueden presentar dificultad en los movimientos intestinales por una obstrucción del intestino. Las heces son pastosas, abundantes, de color pálido y muy fétidas y el niño no gana peso a pesar de tener un buen apetito.
Un niño con fibrosis quística pierde un exceso de sales al sudar; por esta razón durante el verano debe tomar más sal en su dieta.
Si la enfermedad provoca predominantemente síntomas respiratorios, el médico aconsejará que duerma en una tienda especial con aire húmedo. Los nebulizadores producen una especie de neblina en la tienda, con lo que las secreciones respiratorias del niño se hacen menos espesas y al facilitarse su movilización, pueden llegar más fácilmente a su garganta y ser escupidas. A ratos, el niño deberá llevar una careta especial por la cual se le pueden administrar anticongestivos o antibióticos disueltos y en forma de nebulización.
También se hallan indicadas la fisioterapia, los ejercicios respiratorios y algunas posiciones para cuando el niño esté tendido que harán que las secreciones se expulsen más fácilmente.
El médico prescribe generalmente una dieta con pocas grasas, rica en proteínas y calorías. También son necesarias a veces enzimas pancreáticas preparadas adecuadamente y que se toman por vía bucal, ya que los jugos pancreáticos necesarios para la digestión se espesan y se encuentran bloqueados en el páncreas.
Fiebre
La temperatura normal del cuerpo humano es de 36,5°. Cuando ésta sube por encima de 37°, se habla de fiebre. Hay ocasiones en que el niño puede estar sano y tener una temperatura superior a la normal.
La temperatura de un niño oscila algo durante el día, siendo más baja por la mañana y más alta por la noche. Puede subir unas décimas e incluso un grado, con el ejercicio, un baño caliente, tras beber líquidos calientes o simplemente al tomar el sol. Si interesa saber si se tiene fiebre, se esperará media hora para tomarle la temperatura, después de alguna de estas actividades.
Al final de una enfermedad, se puede dar una temperatura inferior a la normal, pero esto no ha de ser motivo de preocupación, siempre que el niño se encuentre bien.
Generalmente, la fiebre es signo de la existencia de alguna infección en el organismo. Cuando la temperatura es inferior a 36° C, el niño se hallará decaído e irritable, sobre todo por la tarde y le será difícil conciliar el sueño. Si la temperatura se halla por encima de 38,5°, se sentirá sin fuerzas, enfermo y con deseos de permanecer quieto o echado en la cama. A menudo existe dolor de cabeza y muscular.
Cómo reducir la fiebre. Si el niño tiene fiebre, se le administrará aspirina a las dosis adecuadas para su edad (véase como guía, la tabla que acompaña a este artículo). Quizás el médico le recomiende un sustituto de la aspirina, que sea más fácil de administrar, produzca menos tendencia al vómito y sea menos peligrosa. Si el nuevo medicamento no logra controlar la fiebre, que es de 38° C o más, o el niño tiene una erupción, dolor de garganta o dolor de oído, se llamará al médico.
Dosis normales de aspirina y de sus sustitutos
Se evitará una sobredosificación y se consultará al médico, antes de dar más de dos dosis.
| Edad del niño | Cantidad | Frecuencia |
| 6 meses | Media tableta de aspirina infantil o 0,3 cm! del sustituto. | Cada 3 ó 4 horas |
| 1 año | 1 tableta de aspirina infantil o 0,6 cm3 del sustituto. | » 3 ó 4 horas |
| 2 años | 1 1/2 tableta de aspirina infantil o de ‘/2 a 1 cucharadita del sustituto. | » 3 ó 4 horas |
| 3 años | 2 tabletas de aspirina infantil o 1 cucharadita del sustituto. | » 3 ó 4 horas |
| 4 años | 3 tabletas de aspirina infantil o de 1 a 1’/¡ cucharadita del sustituto. | » 4 horas |
| 5 años | 4 tabletas de aspirina infantil o de 1 a 1 V2 cucharadita del sustituto. | » 4 horas |
Algunos niños tienen convulsiones si la temperatura asciende de forma rápida. Si es una situación frecuente, se intentará que no haya un ascenso demasiado intenso o brusco y para ello se le dará aspirina o un sustituto de ésta a las dosis adecuadas para su edad. También es bueno cubrirlo con una sábana o toalla mojada con agua fría o tibia. Si a pesar de todo tiene una convulsión, se llamará al médico.
Cómo tomar la temperatura al niño. Las tres formas más comunes de tomar la temperatura a un niño son: por el recto, la boca o la axila. La temperatura rectal registra un grado más alto que la bucal, la de la axila se halla entre la rectal y la bucal. Cuando se comunique la temperatura al médico, se debe aclarar el lugar donde se tomó.
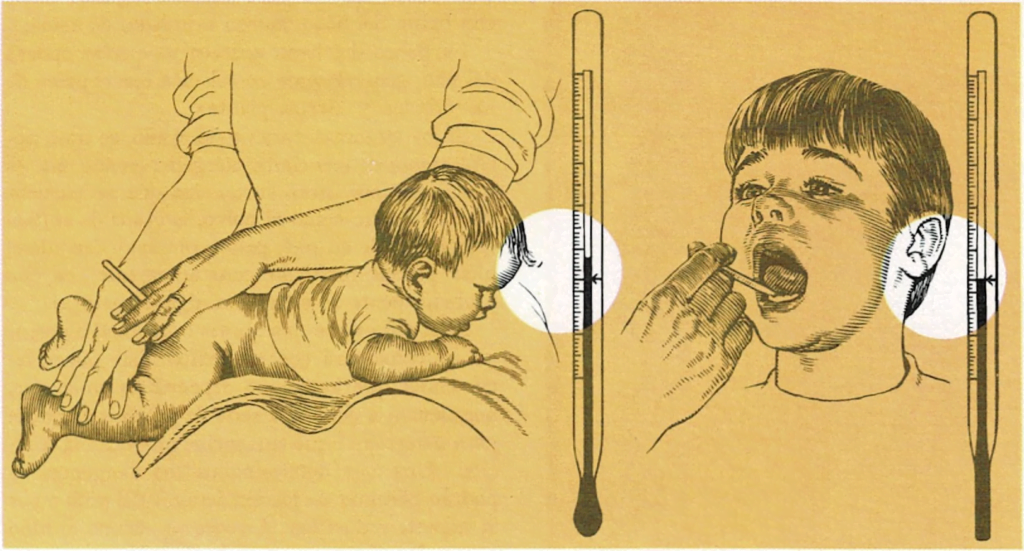
diciéndole al niño que tenga la boca cerrada. La temperatura normal es de 36,5° C.
En el lactante y el niño pequeño, se tomará la temperatura rectal, con un termómetro adecuado, asegurándose antes de que no está roto el depósito del mercurio y lubricando la parte terminal del mismo con alguna crema innocua.
Puesto el niño boca abajo sobre las rodillas, se introducirá el termómetro unos centímetros en el recto, sin forzarlo en absoluto y sujetándolo como si fuera un cigarrillo, a la vez que se mantienen las nalgas cerradas durante dos o tres minutos. De esta forma si el niño se mueve, no se puede lesionar.
Cuando el niño tiene un año de edad, se le puede empezar a tomar la temperatura en la
axila, cuidando de que no quede ropa entre el termómetro y la piel y sosteniéndole el brazo de manera que quede pegado a la parte lateral del tórax, durante unos cinco minutos. Se puede utilizar un termómetro rectal o bucal.
En los niños de edad escolar, se puede tomar la temperatura bucal, colocando el termómetro debajo de la lengua, durante tres o cinco minutos y asegurándose de que tiene la boca cerrada durante este tiempo.
Véase también Convulsiones; Deshidratación
Fiebre glandular
véase Mononucleosis
Fiebre del heno (Rinitis alérgica estacional)
Es una reacción alérgica localizada en la nariz y en los ojos, provocada por el polen, esporas, polvo y otras sustancias que flotan en el aire.

en muchos niños. Una sola planta
puede producir billones de granos de polen.
Los síntomas son estornudos, lagrimeo, escozor, picor de la nariz, ojos, oídos y paladar, dificultad en la respiración y aumento de la secreción nasal, que se hace acuosa. Algunos niños con fiebre del heno, sufren asimismo de asma.
La fiebre del heno aparece en ciertas épocas del año, generalmente en relación con el polen de los árboles y ciertas plantas.
Si los síntomas duran todo el año, se trata posiblemente de una rinitis alérgica perenne, que es provocada por otras sustancias que se encuentran en el aire como el polvo, la caspa de animal (partículas de su piel, pelo o plumas). Cuando el niño parece resfriado constantemente, es que probablemente es alérgico a alguna sustancia.
Si el niño tiene una rinitis estacional o perenne, se consultará con el médico. Este puede recomendar que lo vea un especialista en alergia, que llevará a cabo una serie de pruebas alérgicas para determinar qué sustancias provocan la reacción. Una vez determinados los alérgenos, se podrán eliminar de los alrededores del niño o por lo menos, reducirlos. A veces se vacuna al niño contra los alérgenos o se le da un tratamiento.
Cuando el niño padece los síntomas durante todo el año, el especialista recomendará una serie de medidas:
■ Eliminar las mantas de lana y las almohadas de plumas de la habitación del niño y, si es posible, de toda la casa.
■ No tener animales domésticos de pelo o pluma.
■ Forrar con un plástico el colchón del niño, a fin de disminuir el polvo.
■ Tener las ventanas cerradas, para evitar la entrada de polen.
■ Si es posible, tener un acondicionador de aire con un buen filtro, para eliminar al máximo las partículas flotantes.
Véase también Alergia; Asma
Fiebre reumática
Es una enfermedad que sigue a la infección causada por una bacteria del tipo estreptococo A beta hemolítico. Empieza con una infección en la garganta, aunque las posibilidades de que esta infección se transforme en fiebre reumática son sólo del 1 %. La enfermedad suele presentarse de los 5 a los 15 años.
Los síntomas de fiebre reumática se presentan generalmente de dos a cinco semanas después de que la infección haya desaparecido. El baile de San Vito (corea), unas sacudidas incontrolables en los músculos, puede ser uno de los primeros síntomas. Quizá sentirá dolores musculares (aunque la mayoría de los niños que los experimentan por la noche no tienen fiebre reumática). Estos dolores pueden llegar a ser muy intensos y las articulaciones de los brazos y de las piernas se hinchan y duelen. A veces aparece fiebre y una erupción en la piel. Al mismo tiempo, se inflama el corazón y sus válvulas, produciendo soplos cardiacos.
La fiebre reumática puede dañar permanentemente el corazón, aunque esto no ocurre siempre. Es el resultado de la inflamación de una o ambas válvulas del lado izquierdo del corazón. Cuando la inflamación cede, en la válvula se forma una cicatriz, la cual impide que la válvula se abra y cierre debidamente. La válvula dañada puede impedir la circulación normal de la sangre cuando el corazón se contrae. O puede llegar a convertirse en algo tan arrugado y angosto que el corazón a duras penas puede impulsar la sangre a través de ella.
Si se sospecha que el niño tiene fiebre reumática, se avisará al médico. El reposo en cama es esencial durante la fase más grave de la enfermedad. La convalecencia puede durar varios meses. El médico probablemente le prescribirá un aumento suave y gradual de los esfuerzos físicos. Puede recetarle ciertas hormonas tales como la cortisona y la hormona adrenocorticotrópica, para aliviarle los síntomas.
El niño que ha tenido fiebre reumática no se inmuniza contra ella. Es susceptible de tener otros ataques o brotes. Cada nuevo brote afectará otra vez las válvulas del corazón, las cuales eventualmente llegarán a tener tantas cicatrices que harán imprescindible una operación. Las infecciones producidas por estreptococos y que aparecen después de haber tenido una fiebre reumática, son más graves. Para proteger al niño será necesario prevenir este tipo de infecciones. El tratamiento puede consistir en una dosis oral diaria de sulfamidas o inyectar un antibiótico tipo penicilina, casi siempre con un medio que retarde su absorción, una vez al mes. Este tratamiento protector puede prolongarse hasta los 21 años e incluso durante más tiempo todavía.
Se avisará al médico si el niño tiene dolor de garganta y fiebre, o si se queja de dolor de garganta persistente o extremadamente molesto. El médico tal vez decidirá efectuar un cultivo microbiano de esta zona, porque es el único medio de identificar el estreptococo beta hemolítico. Si se trata de éste, prescribirá antibióticos inmediatamente.
Este tratamiento proseguirá hasta que otro cultivo demuestre que la infección ha desaparecido totalmente. Afortunadamente no todos los dolores de garganta se transforman en esta enfermedad.
Véase también Artritis; Baile de San Vito; Dolores del crecimiento; Soplo cardiaco