Epilepsia
Es un trastorno crónico (de larga duración) del sistema nervioso, que en ocasiones provoca convulsiones y pérdida del conocimiento.
La causa exacta de la epilepsia es desconocida, pero se cree que puede ser el resultado de cualquier enfermedad o proceso que afecte al cerebro. La epilepsia no es hereditaria a pesar de que hay una tendencia familiar a la misma, como puede haberla a una enfermedad cardiaca.
Tipos de epilepsia. Los dos tipos más comunes de epilepsia se conocen como “gran mal” y “pequeño mal”. Algunos médicos prefieren utilizar los nombres de “ataques convulsivos” y “ataques de ausencia”, respectivamente. Cuando un niño se halla afecto de gran mal, pierde el conocimiento, cae y sus músculos se ponen rígidos. Entonces comienza a efectuar sacudidas, al principio rápidas y luego más lentas pero más violentas. Durante la convulsión emite saliva por la boca, puede orinarse e incluso defecarse encima. Las convulsiones duran unos pocos minutos y después el niño queda soñoliento y duerme.
Un ataque de este tipo es muy alarmante, aunque hay que tener en cuenta que los niños raras veces se lesionan durante el mismo. Lo único que debe hacerse es colocar una almohada o una manta doblada debajo de la cabeza del niño, desabrocharle la ropa y quitar los objetos cercanos a sus brazos y piernas. Colocar un pañuelo doblado dentro de la boca que evitará que se muerda la lengua o las mejillas. Una vez pasado el ataque, se acostará al niño de lado.
En los ataques de pequeño mal, el niño pierde el conocimiento durante unos segundos, pero generalmente mantiene el equilibrio y no se cae. Quizá se maree momentáneamente después del ataque, pero muy pronto vuelve a hablar y a reemprender su actividad normal. Los ataques de pequeño mal son muy frecuentes, llegando incluso a darse docenas de veces en un solo día. En este caso interfieren el ritmo normal de aprendizaje del niño, ya que distraen su concentración y la interrumpen.
No todas las convulsiones son epilépticas. Los niños con fiebre alta las pueden tener, pero si el niño es menor de cuatro años y las convulsiones aparecen sólo con la fiebre y no muy a menudo, probablemente desaparecerán alrededor de los seis años. Si por el contrario, las convulsiones aparecen sin fiebre, son persistentes y continúan dándose cuando el niño es poco mayor, se deberá sospechar epilepsia.
Cualquier niño que sufre convulsiones precisa de una atención médica inmediata. Los padres deben ser muy francos, explicando y describiendo las convulsiones, si ha habido algún traumatismo craneal o fiebres elevadas causadas por alguna enfermedad, así como detallando si se recuerda algún caso en la familia. El médico no acostumbra a hallarse presente cuando se da una convulsión, y necesita, además de una serie de pruebas, toda esta información para poder formular el diagnóstico. Posiblemente se deba practicar un electroencefalograma o registro no doloroso de la actividad del cerebro, captado por una serie de cables conectados a la cabeza del niño por medio de esparadrapo (véase Electroencefalografía). El trazado o gráfica aparece en un papel en forma de líneas onduladas.
En el 85 % de los epilépticos puede obtenerse un buen resultado aplicando un tratamiento adecuado para eliminar o reducir los ataques. Para ello se necesita cierto tiempo antes del inicio del mismo, a fin de determinar las combinaciones y dosis apropiadas del medicamento. El éxito de un tratamiento antiepiléptico depende primordialmente de lo cuidadosa y fielmente que se sigan las órdenes del médico.
La vida de cada día. Los niños epilépticos necesitan el mismo cariño, comprensión y satisfacción que cualquier otro niño. La epilepsia por sí sola no incapacita de manera grave, pero las actitudes de los padres y compañeros pueden crear dificultades. Los padres de un niño epiléptico se deberían informar sobre las necesidades afectivas del pequeño.
De todas maneras, la epilepsia puede imponer algunas restricciones en la vida del niño, debiendo abandonar actividades tales como el nadar, escalar, conducir, montar en bicicleta, etc. Muy importante es que el director y maestros de la escuela tengan noticia de la afección del niño. Una nota del médico a los mismos puede ser muy útil para que sepan a qué atenerse si el niño tiene un ataque epiléptico en la escuela.
Véase también Convulsiones; Electroencefalografía; Fiebre
Epistaxis
La nariz puede sangrar (epistaxis) a causa de un puñetazo, una caída, cuando el niño se la hurga, introduce objetos en ella o se suena demasiado fuerte. Los resfriados, así como otras infecciones y el aire extremadamente seco pueden también romper pequeños vasos sanguíneos.
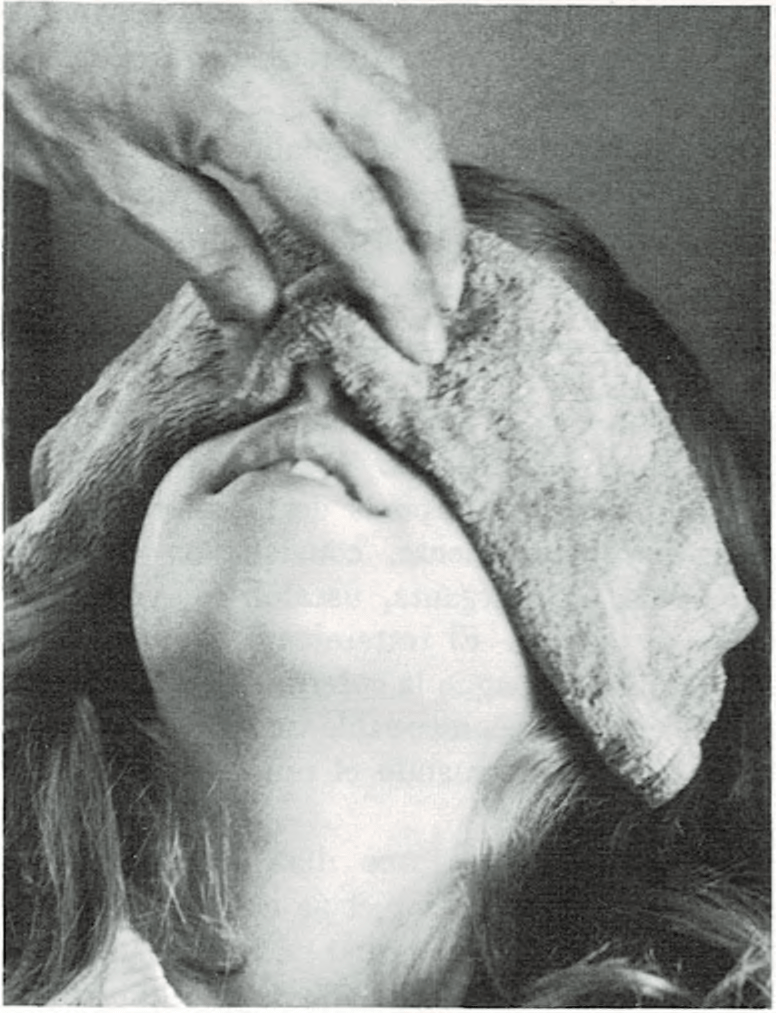
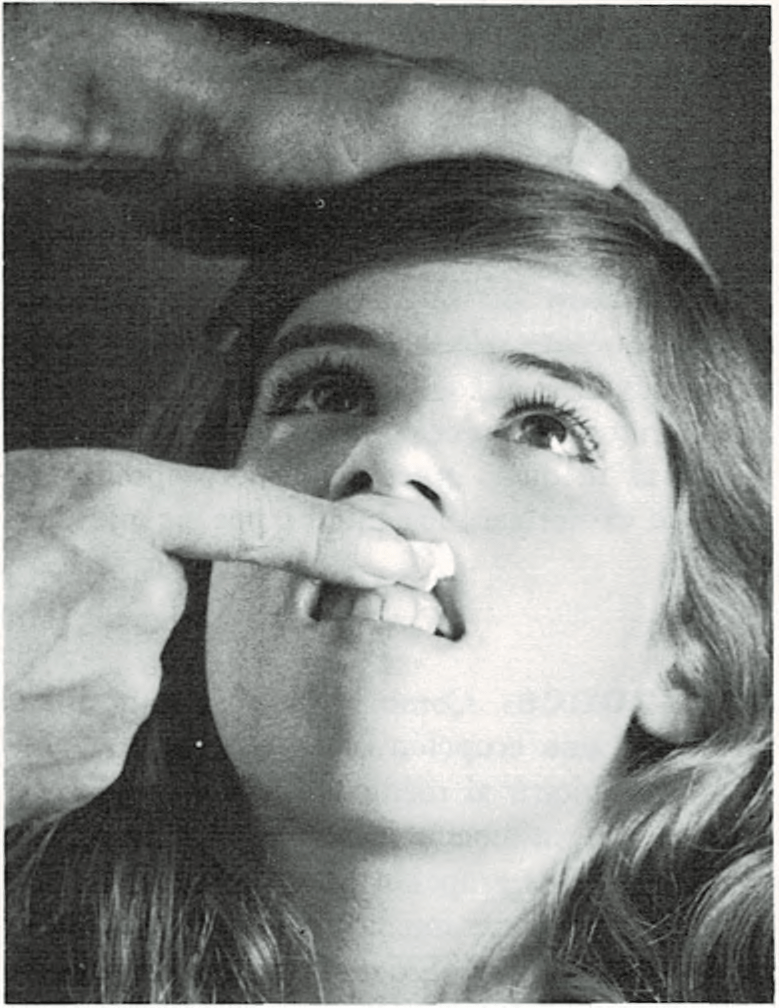
Afortunadamente casi siempre ocurre en la parte anterior de la nariz, donde es muy fácil ejercer presión para detener la hemorragia.
Si esto ocurre, se sentará al niño, con la cabeza inclinada hacia atrás, al mismo tiempo que se aprieta fuertemente la nariz entre los dedos índice y pulgar y se mantiene así durante un mínimo de 10 minutos. Este sistema comprime las venas y arterias que discurren por la nariz. Una compresa o un algodón muy apretado, colocado en la fosa nasal que sangra, puede ser útil también.
Cuando deje de sangrar, no se le permitirá sonarse durante algunos minutos. Si lo hace, puede movilizar el coágulo de sangre y provocar otro derrame. Si no cesa en 10 ó 15 minutos, se avisará al médico, quien pondrá compresas de gasa o le cauterizará los puntos por los que sangra.
Erupciones
Como sea que es muy difícil diferenciar una erupción inofensiva de otra grave, se consultará al médico. El color de la piel tiene mucha influencia sobre el aspecto de las erupciones. Una erupción grave sobre pieles oscuras puede parecer mucho más inofensiva de lo que es en realidad. Existen muchas clases de erupciones. Algunas de ellas son producidas por las enfermedades o causas siguientes:
■ Sarampión: Erupción moteada.
■ Rosa: Erupción de color rosa, poca fiebre, ganglios en el cuello y junto a los oídos inflamados.
■ Roséola infantum: Erupción rosada en el pecho, abdomen y cuello.
■ Escarlatina: Erupción con el aspecto de una quemadura producida por el sol (salpicada de granitos).
■ Varicela: Erupción por granos que se ulceran, abren y transforman en costras.
■ Eccema: Regiones de la piel rojizas y ásperas.
■ Urticaria: Ronchas blanquecinas que producen comezón y piel rojiza.
■ Herpe: Zonas de piel irritada y áspera en forma de círculo.
■ Impétigo: Pequeñas úlceras que se abren y transforman en costras.
■ Salpullido: Pequeños granos rojos en la ingle y pliegues del cuello.
■ Irritación (causada por la humedad de los pañales): Piel rojiza y escaldada.
■ Zumaque venenoso: Ulceras e inflamación acompañada de picores intensos que provocan una gran excitación.
Escaldadura
Véase Quemaduras
Escarlatina
Es una enfermedad contagiosa causada por la misma bacteria (estreptococo) que produce los dolores de garganta, ganglios linfáticos inflamados, amigdalitis, abscesos en los oídos y otras infecciones. Una persona que padezca infecciones del tipo estreptocócico puede ser un agente capaz de contagiar la escarlatina aunque no lo parezca. Por ejemplo, un niño es susceptible de contraer la escarlatina aunque la persona que se la ha contagiado tenga solamente dolor de garganta.
Los primeros síntomas de la enfermedad sé presentan bruscamente, consistiendo en fiebre alta, dolor de garganta, escalofríos, vómitos y dolor de cabeza. El tratamiento precoz impide que el niño propague la enfermedad a los demás, por lo cual es recomendable que se avise en seguida al médico cuando el niño tenga fiebre y dolor de garganta.
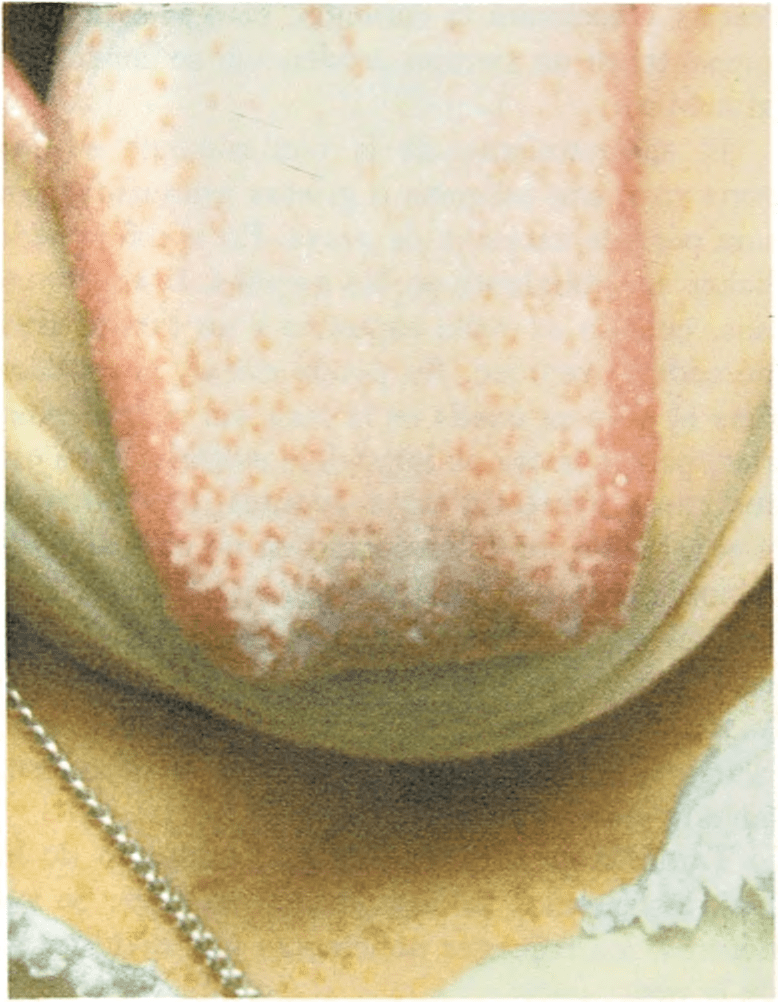
Aproximadamente tres días después de los primeros síntomas, la piel se cubre de una extensa erupción de color rojo parecida a una quemadura de sol, pero salpicada de granitos pequeños y muy juntos. Empieza en el cuello, en la ingle y en la axila; luego se extiende poco a poco por el resto del cuerpo y de las mejillas. La zona de piel que rodea la boca tiene un color pálido, la garganta se inflama y la lengua aparece rojiza y manchada.
Cuando la erupción se desvanece, la piel salta en forma de escamas, durante tres (hasta seis) semanas. Si la erupción se extiende el niño “despelleja” en una zona más extensa. La escarlatina afecta a niños de 3 a 12 años.
Para tratar la escarlatina, los médicos suelen recetar penicilina y otros antibióticos. Se aislará al niño durante siete días o más si el médico se lo aconseja y se advertirá al niño que se cubra la boca y la nariz cuando se suene o tosa. Es mejor usar pañuelos de papel para sonarse, que luego se quemarán en un lugar seguro. La escarlatina es contagiosa unos dos a cinco días antes de que aparezcan los síntomas y unas 24 a 48 horas después de que se haya empezado un tratamiento con antibióticos. Generalmente, después queda inmunidad.
Antes, la escarlatina se consideraba una enfermedad muy grave, pero el uso inmediato de antibióticos para tratar las infecciones de la garganta de tipo estreptocócico ha reducido grandemente la importancia de esta enfermedad.
Véase también Dolor de garganta; Garganta. Inflamación causada por una bacteria de tipo estreptocócico
Esclerosis múltiple
Es una enfermedad que afecta al cerebro y la medula espinal. En ella, la mielina (una sustancia que cubre los nervios) se desintegra en parte y queda cubierta a trozos por un tejido fibroso duro, como la cicatriz de una herida. Este tejido duro obstaculiza las funciones normales de los nervios que envían mensajes del cerebro a todas las zonas del cuerpo. La esclerosis múltiple afecta a veces a los niños pero es más corriente que se dé entre los veinte y los cuarenta años. Los médicos no saben qué la origina y todavía no han encontrado la manera de curarla.
Los primeros síntomas son visión borrosa en uno o ambos ojos; vista doble; paso inseguro; insensibilidad en un brazo, pierna o parte del tronco. Todo ello puede durar sólo unos días y seguir un período de recuperación total. Luego se presentan nuevos ataques al cabo de semanas, meses e incluso años. Los síntomas difieren de un acceso a otro.
Algunas personas no se recuperan nunca del primer ataque de esclerosis múltiple y empeoran en ataques posteriores. Otras se recuperan casi totalmente después de una serie de ataques bastante espaciados.
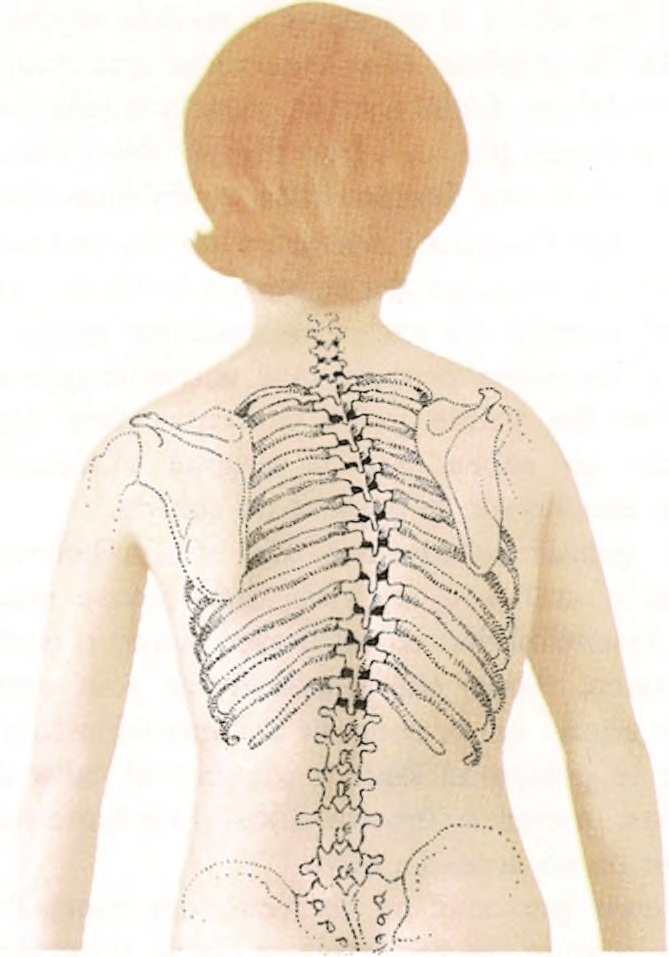
Escoliosis
Es la incurvación lateral de la columna vertebral. Se da en el 2 % de la población. Es más corriente en niñas que en niños. Se consultará al médico si parece que el niño se halla en este caso. El puede sugerir que se visite a un cirujano ortopedista dedicado a deformaciones y enfermedades óseas.
Hay dos tipos de escoliosis: la funcional y la estructural. La primera puede ser ocasionada por actitudes o posiciones inadecuadas, como la debida a una pierna más corta que la otra o espasmos musculares. No es el resultado de ningún trastorno óseo. Las escoliosis funcionales son flexibles y desaparecen cuando el niño está echado. Puede corregirse tratando la actitud viciosa con aparatos correctores tales como zapatos ortopédicos o con medicamentos que consigan la relajación de los músculos.
La escoliosis estructural es una deformación de la columna vertebral que empieza durante la infancia, progresa y termina con una incurvación definitiva. En algunos casos puede ser causada por una enfermedad que deformó los huesos de la columna vertebral durante el crecimiento. Por
ejemplo, puede seguir a la parálisis de los músculos de la columna vertebral causada por una poliomielitis. Sin embargo, los médicos desconocen el 80 % de las causas en todos los casos de escoliosis estructural.
Aunque raramente es dolorosa, es origen de muchas deformidades y no desaparece cuando el niño se echa como en la funcional. Frecuentemente una cadera o un hombro son de alturas desiguales a los del lado opuesto. El tórax está descentrado en relación con la pelvis. La parte posterior de las costillas se incurva hacia fuera haciendo sobresalir las paletillas. Cuando el niño se inclina hacia delante aparece una gibosidad o joroba en la parte superior de la espalda (en un lado solamente). La deformidad originada por la escoliosis estructural empeora con frecuencia cuando el niño crece. Son muy importantes tanto el tratamiento como el diagnóstico precoces.
El tratamiento depende de la incurvación de la columna. El especialista le prescribirá ejercicios musculares, zapatos con tacón especial para dar rigidez a la pelvis, hierros correctores o una operación. La escoliosis estructural no suele curarse pero es posible mitigar sus efectos.
Escozor y agrietamiento de la piel
Son dos tipos de irritaciones. En el primero, la piel aparece roja y a menudo húmeda. Esta afección se produce cuando alguna prenda de vestir roza la piel, por ejemplo en la línea de la cintura, o cuando dos superficies rozan entre sí, como en la axila o la ingle. La arena, el sudor y otras sustancias irritantes empeoran las escoceduras.
Para eliminarlas, se tratará de suprimir su causa. Si las ropas son demasiado ajustadas, se cambiarán por otras más holgadas y si el niño es obeso, precisará perder un poco de peso para que mejore la afección.
Ayudan a la curación del escozor un buen lavado de la piel y la aplicación de cremas suavizantes. Si la zona escocida es húmeda, se aplicará primero alguna pasta o polvo inerte dos o tres veces al día, hasta que se seque un poco. Entonces se cambiará su aplicación por la de polvos de talco. Cuando la escocedura esté seca, se aplicará pasta innocua tres o cuatro veces al día.
Si el niño sufre de picor, se le cortarán a menudo las uñas, para que al rascarse no se lesione. La aplicación de compresas de agua fría, durante 20 ó 30 minutos cuatro veces al día, o un baño de la misma duración, aliviará las molestias y acelerará la curación, pero si ésta no se presenta en un tiempo prudencial, se consultará al médico.
El agrietamiento de la piel consiste en una zona roja, con escamas o grietas producidas por una pérdida excesiva de grasa. En el niño puede haber agrietamiento en las mejillas, labios y manos, cuando se halla expuesto a un tiempo frío, húmedo o ventoso. Se puede evitar, si en tales días el niño se queda en la casa, sin salir al exterior, pero a veces es imposible evitarlo, y en estos casos ayudarán irnos guantes, una bufanda y el esfuerzo del mismo niño en no chuparse los labios, hecho que predispone a que éstos se corten. Si su piel se agrieta con facilidad, se aplicará varias veces al día una pasta inerte o una loción de las manos en las zonas que lo precisen. Esto evitará las grietas y si éstas se producen, las aliviará.
También pueden causar agrietamiento de la piel, los jabones ácidos, usados en lugar de los neutros, los enjuages deficientes y el mal secado de la piel.
La piel agrietada muy raras veces requiere cuidados médicos, pero si es muy persistente y severa, se recurrirá a ellos.
Espasmos del llanto
Cuando el niño tiene un año de edad aproximadamente, no es raro que aparezcan los espasmos del llanto. Casi siempre existe una causa: un enfado, una frustración, miedo o una lesión. Generalmente comienza con un llanto intenso. De repente el niño retiene su respiración hasta ponerse azul o pálido, pudiendo incluso perder la conciencia por unos segundos. De todas formas, el mecanismo reflejo de la respiración se pone en marcha y volverá en sí en unos momentos.
Pocas cosas asustan más a los padres, como el ver que su hijo no respira. Cuando sucede esto, la norma a seguir es no hacer nada. Generalmente los espasmos del llanto no son peligrosos. Si el niño pierde el conocimiento, se le pondrá estirado, de lado, abriéndole la boca para que el exceso de saliva salga y no pueda ahogarle al ocluirle las vías respiratorias. Cuando se recupere, los padres deben tratar de aparentar que no se hallan preocupados.
Si el niño tiene frecuentes espasmos del llanto, o convulsiones durante los mismos, se le comunicará al médico. El puede llegar a descubrir por qué lo hace o cómo prevenirlos.
Véase también Convulsiones; Desmayo
Esterilización
Significa destruir todos los gérmenes existentes. Desinfectar significa destruir sólo los gérmenes portadores de enfermedades u otros microorganismos dañinos.
Esterilizar biberones. La mayoría de las madres inician sus tareas de esterilización con los biberones del bebé (el contenido, las botellas y las tetinas). Existen dos sistemas para esterilizar los biberones. Uno consiste en efectuarlo separadamente (el contenido de los biberones, tetinas, botellas, vasos, medidores y tapones), llenando los biberones a continuación. Este sistema es el que se emplea para esterilizar el agua que beben los lactantes, la cual se hierve durante tres minutos y luego se vierte en un biberón que se ha esterilizado previamente.
El otro sistema consiste en esterilizarlo todo a la vez. Se prepara la fórmula de un biberón, se vierte en la botella, se coloca la tetina y se enrosca el tapón sin demasiada fuerza. Entonces se esteriliza el conjunto.
Necesidad de destruir gérmenes. En todos los hogares, las circunstancias a veces exigirán la destrucción de gérmenes por medio de la esterilización
o desinfección. Existen varios métodos, como pueden ser la utilización de calor, germicidas químicos o agua y jabón.
■ Para esterilizar una aguja con la que se va a extraer una astilla, se flamea sencillamente.
■ Algunos líquidos, incluyendo el agua y la leche, se esterilizan hirviéndolos de 5 a 10 minutos.
■ Los pañales se desinfectan secándolos al sol o planchándolos.
■ Las manos se desinfectan lavándolas con jabón de 3 a 10 minutos y sumergiéndolas en soluciones germicidas (alcohol).
■ Los termómetros se desinfectan lavándolos con jabón y agua fría o sumergiéndolos en alcohol.
■ Las heridas se desinfectan con jabón y agua o con medicamentos especiales para este propósito y se protegen con tejidos estériles aplicados por una persona que acabe de lavarse bien las manos.
Estornudos
Casi todos los lactantes estornudan aunque no estén resfriados. Es un modo de limpiar la suciedad y mucosidades de la nariz. La mucosa que tapiza la nariz tiene unos cilios o pelos que hacen descender las mucosidades, polvo y pequeños cuerpos extraños, los cuales se acumulan junto a los pelos que pueblan la salida de las fosas nasales, produciendo un cosquilleo, que provoca el estornudo.
Se advierte que un niño está resfriado, por el aumento de mucosidad en los estornudos. También es probable que se sienta irritable, que pierda el apetito o le sea más difícil comer a causa de la congestión nasal, aunque éstos no son los únicos síntomas de un resfriado.
La pelusilla de la ropa irrita a menudo la nariz del lactante y lo hace estornudar. Es posible eliminarla de las sábanas y ropa nueva, lavándola antes de usarla.
Véase también Catarro
Estrabismo
Muchos niños desvían los ojos durante los primeros meses de su vida; uno de los ojos se dirige hacia dentro, con lo que se dice que el niño bizquea. El médico decidirá si los ojos del niño requieren o no ser cuidados. Si a los seis meses de edad todavía no mira correctamente, porque desvía un ojo hacia fuera o adentro, arriba, abajo o parecen dar vueltas, posiblemente sugerirá una exploración por un oftalmólogo.
El estrabismo puede ser fácilmente corregido si se trata desde el primer momento. El médico aconsejará el uso de gafas o de ejercicios destinados a fortalecer los músculos oculares que fallan: será necesario a veces que el niño lleve un ojo tapado (el ojo sano), para que el que desvía trabaje y desarrolle una buena visión. Si estas medidas no corrigen el defecto, puede ser necesaria una operación quirúrgica.
Si el estrabismo no se corrige, el niño puede perder la visión del ojo desviado.
Véase también Ojos, salud de los
Estreñimiento
El estreñimiento es un trastorno del intestino en el que las heces son escasas, duras y secas y a la vez difíciles de ser expulsadas. No puede decirse que un niño tenga estreñimiento sólo por haberle observado un movimiento intestinal, ya que muchos niños completamente sanos se quejan, hacen grandes esfuerzos e incluso se congestionan antes y después de defecar.
Algunas madres se preocupan en exceso acerca del estreñimiento y están muy inquietas sobre la “regularidad” del niño. Los lactantes efectúan generalmente de una a tres deposiciones al día, pero no es extraño que algunos lleguen a evacuar cuatro o cinco veces. La mayoría de los niños alimentados con leche materna efectúan de cuatro a ocho deposiciones diarias, aunque a veces pueden llegar a reducirlas a una vez cada dos o tres días.
Casi todos los niños sufren de estreñimiento acompañado de alguna molestia, durante uno o más días. Esto es frecuente en las enfermedades que cursan con fiebre, pero por lo general no es necesario ningún tratamiento especial. Basta únicamente con darles agua en abundancia.
Si las heces del niño son especialmente secas, se tratará de hacer algunas modificaciones en su alimentación. Agua en abundancia, sobre todo entre las comidas, y en especial cuando la dieta está basada únicamente en leches preparadas, es el primer paso. Por ningún motivo se procederá a aumentar la cantidad total de azúcar de la fórmula.
Cuando en la dieta del niño está incluido un cereal como único alimento sólido, es frecuente la aparición de un ligero estreñimiento, que se corregirá administrándole el zumo de frutas variadas, con excepción de los plátanos y dando preferencia a las ciruelas, de las que una pequeña cantidad de zumo diluido en agua estéril será suficiente. No se le administrarán nunca laxantes, ni se recurrirá a supositorios o enemas, sin antes consultar al médico.
Un estreñimiento puede producir una pequeña fisura en el ano, que será dolorosa al paso de las heces extremadamente duras, pudiendo incluso sangrar un poco. En este caso, aparecerán unos hilillos de sangre roja al efectuar las deposiciones. Si esto ocurre, se consultará con el médico, quien probablemente recetará algún producto para ablandarlas.
Los niños un poco mayores aparecen frecuentemente estreñidos, durante cortos períodos de tiempo. A veces se trata de una resistencia por parte del niño a la educación en el horario y regularidad de las deposiciones y por lo general se da alrededor de los dos años, cuando el niño está aprendiendo a ejercer su propio deseo, y a decir “no”. Incluso quiere imponerse a las necesidades de su propio cuerpo, dando preferencia a sus juegos.
En otras ocasiones puede tratarse de una reacción ante la preocupación por la llegada de un nuevo hermanito, pero ello no debe ser motivo de discusión ni enfados, pues podría alterarlo todavía más. De todas maneras es mejor no centrar la atención de una forma obsesiva en los hábitos de sus deposiciones.
Una dieta equilibrada, ejercicio moderado y regular además de líquidos en abundancia, son unas normas efectivas para evitar el estreñimiento. En el caso de un niño con estreñimiento crónico, se debe consultar con el médico, sobre todo si rehúsa ir al lavabo.
Véase también Apetito; Enema; Laxantes; Nutrición; Supositorios